無虹彩症(指定難病329)
○ 概要
1.概要
無虹彩症は虹彩が完全または不完全に欠損していることで見出される遺伝性疾病で、常染色体顕性遺伝(優性遺伝)形式を示す。責任遺伝子はPAX6遺伝子である。本疾患は出生時から両眼性の強い視力不良を認め、大半が視覚障害児となる。本疾病の発症頻度は10万人に1人とされ、まれな疾患である。性差はない。患者の8割程度が家族性に発症しており、残る2割は散発性に発症する。
2.原因
責任遺伝子はPAX6遺伝子であることが既に解明されており、この遺伝子の片アリルの機能喪失によって機能遺伝子量が半減(ハプロ不全)することで生じるとされ、両アリルが異常の場合には胎生致死となる。PAX6遺伝子の機能遺伝子量の半減によってどのようにして発症するのかは不明である。
3.症状
幼少時より網膜の黄斑低形成のために視力は不良であり、また虹彩がほとんどないために羞明を訴える。また、眼振を併発することが多く、斜視も高率に併発する。半数以上の症例で白内障、水晶体脱臼を併発する。角膜は幼少時には正常であるが、成長につれ角膜輪部機能不全となり、最終的には結膜組織が角膜に侵入して(角膜パンヌス)視力をより低下させる。また、重篤な例では出生時に緑内障が併発しており、さらに成人以降に緑内障の合併が高率に見られ、適切な治療がなされないと失明を起こしうる。
4.治療法
羞明に対して遮光眼鏡あるいは虹彩付きコンタクトレンズの装用がなされる。また乳児期の緑内障に対しては緑内障手術を、成人期以降の緑内障に対しては抗緑内障薬の点眼や緑内障手術を行う。白内障や水晶体脱臼に対しては適切な時期に手術治療を行う。角膜パンヌスにより視力がより低下した場合には角膜移植術(表層角膜切除ないし表層角膜移植術および輪部移植術の併設)の適応となる。斜視に対しては整容的に意義があれば斜視の矯正手術を行う。黄斑低形成に対しての確立した治療法はない。
5.予後
本疾患は幼少時より両眼性の中等度から高度の視力低下を認め、大半が視覚障害児となる。眼振や斜視、そして、黄斑低形成は停止性で進行はみられないが、角膜輪部機能不全や緑内障については進行性であり、適切な治療がなされない場合には失明の転帰をたどることもある。適切な時期に角膜手術を行い、また緑内障については生涯にわたって治療を継続する必要がある。
○ 要件の判定に必要な事項
1. 患者数(令和元年度医療受給者証保持者数)
100人未満
2. 発病の機構
不明(責任遺伝子については解明済みであるが、PAX6遺伝子のハプロ不全がどのようなメカニズムで疾病発症に至るかについては不明である。)
3. 効果的な治療方法
未確立(無虹彩や黄斑低形成については治療法が存在しない。角膜パンヌスによる視力低下については輪部移植術や表層角膜移植術を状況に応じて行うが、拒絶された場合には輪部疲弊症となり再度輪部移植術が必要となる。)
4. 長期の療養
必要(角膜輪部機能不全や緑内障については進行性であり、適切な治療がなされない場合には失明の転帰をたどることもある。適切な時期に角膜移植を行い、適宜拒絶反応に対する治療や緑内障治療を行う必要がある。生涯にわたる管理と治療が必要となる。)
5. 診断基準
あり(希少難治性角膜疾患の疫学調査研究班で作成、日本眼科学会にて承認)
6. 重症度分類
無虹彩症の重症度評価(日本眼科学会)を用いていずれかに該当する場合を対象とする
○ 情報提供元
難治性疾患政策研究事業 「角膜難病の標準的診断法および治療法の確立を目指した調査研究班」
研究代表者 大阪大学 眼科 教授 西田幸二
難治性疾患政策研究事業 「マイクロアレイ染色体検査でみつかる染色体微細構造異常症候群の診療ガイドラインの確立」研究班
研究代表者 藤田保健衛生大学 教授 倉橋 浩樹
「日本眼科学会」
理事長 筑波大学 教授 大鹿 哲郎
「日本角膜学会」
理事長 筑波大学 教授 大鹿 哲郎
「日本小児眼科学会」
理事長 国立成育医療研究センター 医長 東 範行
<診断基準>
Definite、Probableを対象とする。
A.症状
1.両眼性の視力障害(注1)
2.羞明(注2)
B.検査所見
1.細隙燈顕微鏡検査で、部分的虹彩萎縮から完全虹彩欠損まで様々な程度の虹彩の形成異常を認める。
(注3)
2.眼底検査、OCT検査等で、黄斑低形成を認める。(注4)
3.細隙燈顕微鏡検査で、角膜輪部疲弊症や角膜混濁などの角膜病変を認める。(注5)
4.細隙燈顕微鏡検査で、白内障を認める。(注6)
5.超音波検査、MRI、CTで、小眼球を認める。
6.眼球振盪症を認める。
7.眼圧検査等で、緑内障を認める。(注7)
C.鑑別診断
1.ヘルペスウイルス科の既感染による虹彩萎縮
2.外傷後または眼内手術後虹彩欠損
3.眼杯裂閉鎖不全に伴う虹彩コロボーマ
4.リーガー異常
5.虹彩角膜内皮(iridocorneal endothelial:ICE)症候群
D.眼外合併症
PAX6遺伝子変異に伴う異常(注8)
E.遺伝学的検査
PAX6遺伝子の病的遺伝子変異もしくは11p13領域の欠失を認める。
F.その他の所見
家族内発症が認められる。(注9)
<診断のカテゴリー>
Definite:
Aのいずれか+B1+Eを満たし、Cを除外したもの
Probable:
(1)Aのいずれか+B1+Fを満たし、Cを除外したもの
(2)Aのいずれか+B1およびB2を満たし、Cを除外したもの
(3)Aのいずれか+B1およびB3を満たし、Cを除外したもの
Possible:Aのいずれか+B1を満たし、Cを完全には除外できない
注1.黄斑低形成、白内障、緑内障、角膜輪部疲弊症などの眼合併症により視力低下を来す。
注2.虹彩欠損の程度により羞明を訴える。
注3.60~90%が両眼性。
注4.黄斑部の黄斑色素、中心窩陥凹、中心窩無血管領域が不明瞭となる。
注5.病期により、palisades of Vogtの形成不全から、血管を伴った結膜組織の侵入、上皮の角化まで様々な程度の角膜病変をとりうる。
注6.約80%に合併する。
注7.隅角の形成不全により50~75%に合併する。
注8.PAX6遺伝子は眼組織の他、中枢神経、膵臓ランゲルハンス島、嗅上皮にも発現しており、これらの組織の低形成により、脳梁欠損、てんかん、高次脳機能障害、無嗅覚症、グルコース不耐性など様々な眼外合併症を伴うことがある。
注9.家族性(常染色体顕性遺伝(優性遺伝))が2/3で残りは孤発例である。
<重症度分類>
1)~3)のいずれかに該当するものを対象とする。
1)以下でIII度以上の者を対象とする。
I度: 罹患眼が片眼で、僚眼(もう片方の眼)が健常なもの
II度: 罹患眼が両眼で、良好な方の眼の矯正視力0.3以上
III度: 罹患眼が両眼で、良好な方の眼の矯正視力0.1以上、0.3未満
IV度: 罹患眼が両眼で、良好な方の眼の矯正視力0.1未満
注1:健常とは矯正視力が1.0以上であり、視野異常が認められず、また眼球に器質的な異常を認めない状況である。
注2:I~III度の例で続発性の緑内障等で良好な方の眼の視野狭窄を伴った場合には、1段階上の重症度分類に移行する。
注3:視野狭窄ありとは、中心の残存視野がゴールドマンI/4視標で20度以内とする。
2)modified Rankin Scale(mRS)、食事・栄養、呼吸のそれぞれの評価スケールを用いて、いずれかが3以上を対象とする。
|
日本版modified Rankin Scale (mRS) 判定基準書 |
||
|
modified Rankin Scale |
参考にすべき点 |
|
|
0 |
まったく症候がない |
自覚症状および他覚徴候がともにない状態である |
|
1 |
症候はあっても明らかな障害はない: |
自覚症状および他覚徴候はあるが、発症以前から行っていた仕事や活動に制限はない状態である |
|
2 |
軽度の障害: |
発症以前から行っていた仕事や活動に制限はあるが、日常生活は自立している状態である |
|
3 |
中等度の障害: |
買い物や公共交通機関を利用した外出などには介助を必要とするが、通常歩行、食事、身だしなみの維持、トイレなどには介助を必要としない状態である |
|
4 |
中等度から重度の障害: |
通常歩行、食事、身だしなみの維持、トイレなどには介助を必要とするが、持続的な介護は必要としない状態である |
|
5 |
重度の障害: |
常に誰かの介助を必要とする状態である |
|
6 |
死亡 |
|
日本脳卒中学会版
食事・栄養 (N)
0.症候なし。
1.時にむせる、食事動作がぎこちないなどの症候があるが、社会生活・日常生活に支障ない。
2.食物形態の工夫や、食事時の道具の工夫を必要とする。
3.食事・栄養摂取に何らかの介助を要する。
4.補助的な非経口的栄養摂取(経管栄養、中心静脈栄養など)を必要とする。
5.全面的に非経口的栄養摂取に依存している。
呼吸 (R)
0.症候なし。
1.肺活量の低下などの所見はあるが、社会生活・日常生活に支障ない。
2.呼吸障害のために軽度の息切れなどの症状がある。
3.呼吸症状が睡眠の妨げになる、あるいは着替えなどの日常生活動作で息切れが生じる。
4.喀痰の吸引あるいは間欠的な換気補助装置使用が必要。
5.気管切開あるいは継続的な換気補助装置使用が必要。
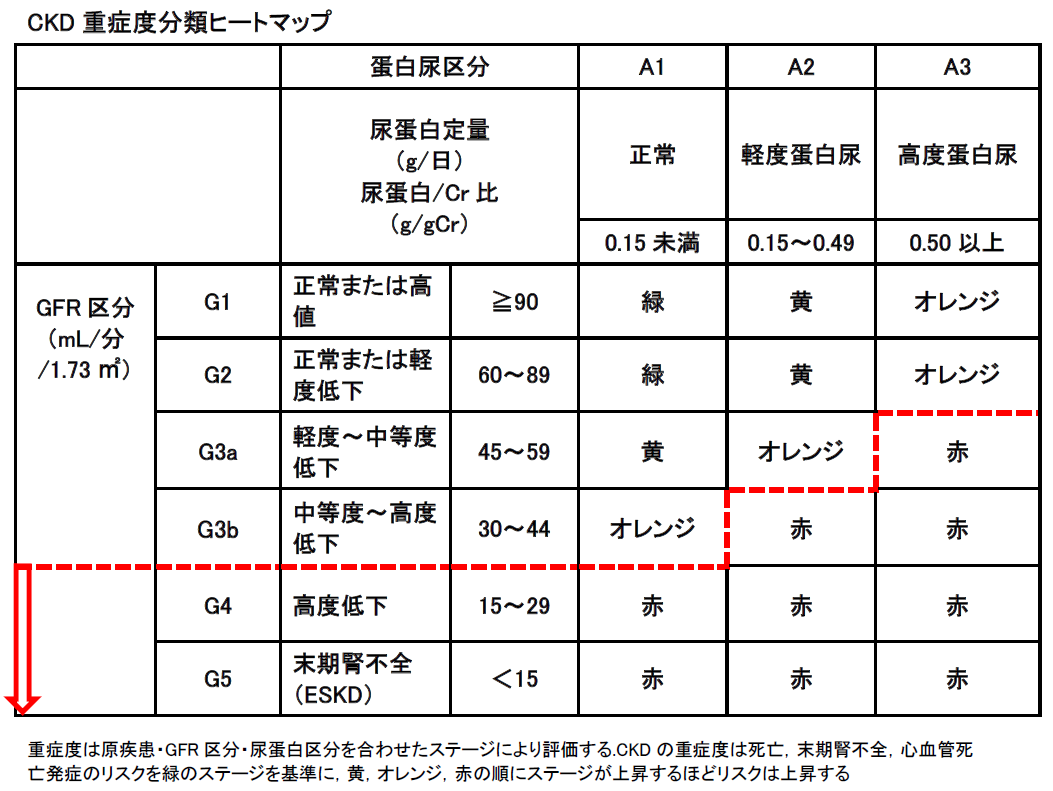
3)CKD重症度分類ヒートマップが赤の部分の場合を対象とする。
※診断基準及び重症度分類の適応における留意事項
1.病名診断に用いる臨床症状、検査所見等に関して、診断基準上に特段の規定がない場合には、いずれの時期のものを用いても差し支えない(ただし、当該疾病の経過を示す臨床症状等であって、確認可能なものに限る)。
2.治療開始後における重症度分類については、適切な医学的管理の下で治療が行われている状態で、直近6か月間で最も悪い状態を医師が判断することとする。
3.なお、症状の程度が上記の重症度分類等で一定以上に該当しない者であるが、高額な医療を継続することが必要な者については、医療費助成の対象とする。
- 無虹彩症の診療ガイドライン
日本眼科学会HP
https://www.nichigan.or.jp/member/journal/guideline/detail.html?itemid=343&dispmid=909 - 無虹彩症の診療ガイドライン
Minds ガイドラインライブラリHPのトップページで検索してください。
https://minds.jcqhc.or.jp/
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧
| 研究班名 | 前眼部難病の診療ガイドライン作成および普及・啓発の研究班 研究班名簿 |
|---|---|
| 情報更新日 | 令和6年4月(名簿更新:令和7年6月) |