ファロー四徴症(指定難病215)
1. 「ファロー四徴症」とはどのような病気ですか
130年ほど前(19世紀末)にフランスの医師ファローによってその病態生理が提唱されました。 チアノーゼ をともなう 先天性 心疾患では最も頻度が高く、代表的な疾患です。心臓の発生の段階で、肺動脈と大動脈の2つの大きな血管を分ける仕切りの壁が体の前方にずれたために起こる心臓の異常で、以下の4つの特徴をもつ心疾患をファロー四徴症と呼びます。
(1)左右の心室を分ける心室中隔という仕切りの壁の大きな穴(心室中隔欠損)、
(2)全身へ血液を送る大動脈が左右の心室にまたがっている(大動脈騎乗)、
(3)肺へ血液を送る肺動脈の右室の出口(漏斗部)が肺動脈弁と一緒に狭くなる(肺動脈狭窄・漏斗部狭窄)
(4)左右の心室の圧が等しくなり、右室が肥大する(右室肥大)
ファロー四徴症で肺動脈閉鎖をともなうものを、極型ファロー四徴症と呼ぶこともあります。
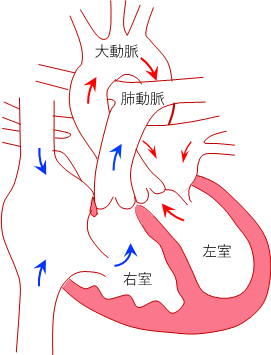
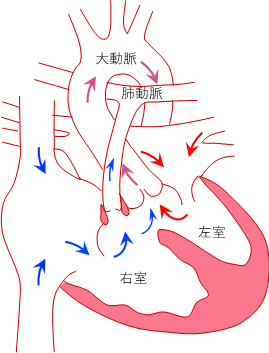
図1:左;正常心臓、 右;ファロー四徴症
ファロー四徴症は、生後まもなく心雑音で見つかることが多く、心室中隔欠損を通して右室から大動脈へ酸素が低い血液が流れ(「右—左短絡」という)、このためにチアノーゼ(爪や唇の色が紫色になること)を生じます。また乳児期には、激しく泣いた後などにチアノーゼと呼吸困難が強くなる発作(チアノーゼ発作/無酸素発作)を起こすことがあり、内服薬のβブロッカーで治療されることもあります。
治療の基本は心臓外科手術です。生まれてからチアノーゼが強い場合は、乳児期早期に鎖骨下動脈と肺動脈をバイパスするブラロック・トーシッヒ短絡(シャント)手術を行います。その後、生後1歳前後に人工心肺という装置を用いて心室中隔欠損閉鎖術と右室流出路再建術を行います。
2. この病気の患者さんはどのくらいいるのですか
出生数1万あたりのファロー四徴症の出生率は2.8〜4.1人(3600人に1人)、ファロー四徴症に肺動脈閉鎖を伴ったものは1.2名、合計して5.3名(先天性心疾患の約5%)くらいといわれています。チアノーゼを生じる先天性心疾患の中では一番多い疾患です。男女比はほぼ1:1で男女差はありません。
3. この病気はどのような人に多いのですか
先天性の心疾患で生まれつきのものです。環境因子や遺伝因子など多因子の関与が指摘されています。特に染色体22番の長腕のq11.2領域の欠失を示す22q11.2欠失症候群での合併が多いと言われており、ファロー四徴症の15%程度に合併するという報告があります。
4. この病気の原因はわかっているのですか
生まれつきの疾患で、心臓の発生初期の発生過程の異常が原因です。心臓の発生の過程で、二次心臓領域細胞や神経堤細胞が適切な場所に移動できないことから生じるといわれていますが、この原因は多因子で一つの原因では説明できません。
5. この病気は遺伝するのですか
通常は 散発性 に発生することが多いと言われています。単一遺伝子で遺伝するのではなく多因子遺伝と言われています。一親等の家族内での再発率は約3%と報告されていますが、父母がこの疾患に罹患しているときの遺伝については特に他の先天性心疾患と同様と考えられています。
6. この病気ではどのような症状がおきますか
ファロー四徴症およびその類縁疾患では、一般に肺血流が少なくなるので、チアノーゼ(低酸素血症のために口唇や爪床が紫色になる症状)が特徴的です。右室から肺動脈への通路が、どの程度狭いかによって、チアノーゼの出現の時期と程度が変わります。肺動脈狭窄の軽い一部のファロー四徴症では、チアノーゼが見られず心不全症状(多呼吸、哺乳困難、体重増加不良)を呈することがあります(ピンクファロー)。典型的なファロー四徴症では、生後2ヶ月以後になると、この疾患に特有の「チアノーゼ発作(低酸素発作)」がみられることがあります。この発作は、赤ちゃんが泣いたり興奮したりして右心室の流出路がさらに狭くなって起こる場合と、入浴などで全身の末梢血管が開くことで肺に流れる血液が減少することで起こります。最初は哺乳後や入浴後やよく寝た後に見られることが多く、重くなると一日中起きるようになります。急に不機嫌になり、チアノーゼと呼吸困難が強くなり、高度になると意識がなくなったり全身のけいれんを起こすことがあります。哺乳後や入浴後に急に顔色が悪くなりぐったりする場合もあります。通常10分程度で自然に改善することが多いですが、長時間続くと死亡することもあり、注意が必要です。貧血があるとチアノーゼが目立たなくなる上に、このチアノーゼ発作を起こしやすくなるので注意が必要です。チアノーゼが出現して6ヶ月以上経つと手足の指先が円く変形して、太鼓のばちのような形になります(ばち指と呼びます)。ファロー四徴症では、歩き始める頃になると、歩き疲れて息が切れるとしゃがみ込む姿勢をとることがあります(蹲踞:そんきょ)。
ファロー四徴症では、通常は比較的大きな心雑音が聴取されます。ファロー四徴症と診断された後に、急に心雑音が小さくなったり聞こえなくなる場合は、右室から肺動脈への通路がより狭くなっていることが多く「チアノーゼ発作」を起こしやすくなります。
稀に未治療の方がおられ、強いチアノーゼを認めます。このような患者さんでは、感染性心内膜炎、血栓塞栓症、脳膿瘍などの合併症が見られます。
7. この病気にはどのような治療法がありますか
1)治療の基本は、心臓手術です。
チアノーゼの強い症例やチアノーゼ発作を起こす症例では、乳児期に低酸素血症を改善するために、手に血液を送る動脈(鎖骨下動脈)と肺動脈をバイパスする姑息的な手術であるブラロック・トーシッヒ短絡手術が行われます。その後心臓の血液の流れを修復する目的で、1歳前後に心室中隔欠損を閉鎖して狭い右室流出路を拡大形成する心内修復術が行われます。
ファロー四徴症の心内修復術は、通常生後1歳前後に行われることが多く、狭い右室流出路の手術法に自分の肺動脈弁を残す方法(自己弁温存法)、右室流出路にパッチと呼ばれる膜を当てて拡大形成する方法(右室流出路パッチ拡大術)、人工血管などの導管を使って右室から肺動脈へ通路を作成する方法(ラステリ手術)の3通りがあります。特に肺動脈閉鎖をともなう場合にはラステリ手術が行われます。この場合はある程度成長した1歳半から2歳前頃に手術が実施されます。
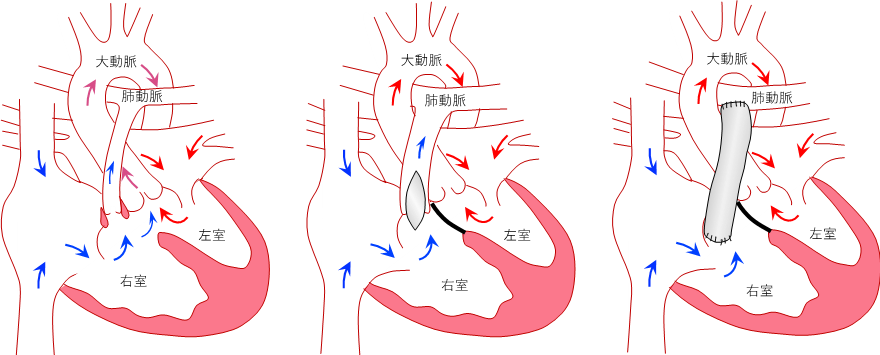
図2:左;ファロー四徴症手術前、中央;右室流出路拡大術、右;ラステリー手術
小児期に心内修復術が行われた後、右室流出路が再び狭くなったり肺動脈が狭くなったりした場合には、バルーンカテーテルやステントで拡大する カテーテル治療 が行われる場合があります。また大動脈から肺動脈に異常なバイパス血管が出来た場合にはコイル塞栓術が行われる場合があります。
術後遠隔期、特に成人期以降になると、肺動脈弁閉鎖不全の進行のために右心室が拡大して右室の収縮が低下して、 右心不全 や危険な不整脈を引き起こすこともあります。この場合には肺動脈弁置換術を必要とすることがあります。近年、経皮的肺動脈弁置換術というカテーテルを用いた肺動脈弁置換術も経皮的肺動脈弁置換術認定施設で行われ始めました。全身麻酔下で行いますが、開胸はしないため体への侵襲は少なくて済み、早期の社会復帰が可能です。しかしながら、長期成績はまだまだ十分に得られていないこと、ラステリー手術後の導管部分を含め適応外となる病変があることなど適応決定の課題もあり、経皮的肺動脈弁置換術認定施設のハートチームで十分な検討を行ったうえでの施行となります。
2)「チアノーゼ発作」の治療
チアノーゼ発作に対しては、β遮断剤が用いられます。通常はミケラン(カルテオロール)またはインデラル(プロプラノロール)の内服が処方されます。貧血があると発作を起こしやすくなるため、鉄剤の内服だけでなく、輸血を行う場合もあります。
3)不整脈の治療
術後に心室頻拍を起こす場合があります。術後心室頻拍に対して抗不整脈剤の投与や心室頻拍の元になっている部位をカテーテルで焼く心臓カテーテルアブレーションを施行することもあります。
8. この病気はどういう経過をたどるのですか
通常は、乳児期にチアノーゼを生じてチアノーゼ発作や運動制限などのために手術が行われます。心内修復術を行えば術後の状態にもよりますが通常の日常生活は過ごせるようになります。多くの場合、激しい競技スポーツや運動はある程度制限されます。加齢とともに肺動脈弁閉鎖不全が進行すると運動時の息切れや日常生活の制限が起こるようになり、右室機能低下や三尖弁閉鎖不全を生じて心不全を呈するようになります。この場合には肺動脈弁置換術を必要とすることがあります。また、肺動脈閉鎖でラステリ手術を行った場合は、右室-肺動脈の導管の狭窄が進行することがあり、カテーテル治療による拡大を必要としたり、導管を交換する手術が必要になることがあります。このような遠隔期(主に成人期以降)に見られる肺動脈弁狭窄や閉鎖不全に伴う右心不全の出現は、成人に達したファロー術後の患者さんの管理と治療において現在大きな問題となっています。
9. この病気は日常生活でどのような注意が必要ですか
手術前と術後の症状や手術後の状態によって異なります。術後は、激しい競技スポーツは制限されることがあります。運動時の準備運動/整理運動をきちんと行い、運動中の水分補給を心がけることが大切です。
人工物を使用した心臓手術となるため、抜歯や出血をともなう歯科治療、その他の外科手術時などには感染性心内膜炎の予防が必要です。
術後の遺残症および続発症が重くなければ妊娠出産は可能ですが、やはりリスクを伴いますので、担当主治医と事前によく相談して心機能を評価することが大切です。
10. 次の病名はこの病気の別名又はこの病気に含まれる、あるいは深く関連する病名です。 ただし、これらの病気(病名)であっても医療費助成の対象とならないこともありますので、主治医に相談してください。
肺動脈弁欠損
11. この病気に関する資料・関連リンク
① 小児・成育循環器学(改訂第2版). 日本小児循環器学会編集. 診断と治療社, 2024.
② 日本成人先天性心疾患学会ホームページ総合・連携認定施設一覧
https://www.jsachd.org/specialist/list-facility/
③ 成人先天性心疾患診療ガイドライン(2017年改訂版)
https://www.j-circ.or.jp/cms/wp-content/uploads/2017/08/JCS2017_ichida_h.pdf
④ 先天性心疾患並びに小児期心疾患の診断検査と薬物療法ガイドライン(2018年改訂版)
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/02/JCS2018_Yasukochi.pdf
⑤ 心疾患患者の妊娠・出産の適応、管理に関するガイドライン(2018年改訂版)
https://www.j-circ.or.jp/cms/wp-content/uploads/2018/06/JCS2018_akagi_ikeda.pdf
⑥ 先天性心疾患術後遠隔期の管理・侵襲的治療に関するガイドライン(2022年改訂版)
https://www.j-circ.or.jp/cms/wp-content/uploads/2022/03/JCS2022_Ohuchi_Kawada.pdf
⑦ 先天性心疾患,心臓大血管の構造的疾患(structural heart disease)に対するカテーテル治療のガイドライン(2021年改訂版)
https://www.j-circ.or.jp/cms/wp-content/uploads/2021/03/JCS2021_Sakamoto_Kawamura.pdf
⑧ 経カテーテル肺動脈弁留置術(日児循誌 2020;36:23-35).
https://jpccs.jp/10.9794/jspccs.36.23/data/index.pdf
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧
| 研究班名 | 先天性心疾患を主体とする小児期発症の心血管難治性疾患の救命率の向上、円滑な移行医療、成人期以降の予後改善を目指した総合的研究班 研究班名簿 |
|---|---|
| 情報更新日 | 令和6年11月(名簿更新:令和7年6月) |
