一次性ネフローゼ症候群(指定難病222)
○ 概要
1.概要
ネフローゼ症候群は大量の糸球体性蛋白尿を来し、低アルブミン血症や浮腫が出現する腎疾患群である。成人ネフローゼ症候群の診断基準は、尿蛋白3.5g/日以上(随時尿において尿蛋白/尿クレアチニン比が3.5g/gCr以上の場合もこれに準ずる)が継続し、血清アルブミン値が3.0g/dL以下に低下することである。このうち、原因疾患があるものが二次性、明らかな原因疾患がないものが一次性ネフローゼ症候群である。なお、膜性増殖性糸球体腎炎(MPGN)については、一次性膜性増殖性糸球体腎炎の概要も参照すること。
2.原因
原因は病型により異なると考えられるが、いずれの場合も明確ではない。病型の主なものは、微小変化型ネフローゼ症候群、膜性腎症、巣状分節性糸球体硬化症、膜性増殖性糸球体腎炎である。膜性腎症は、原因抗原が糸球体上皮細胞に発現する膜型ホスホリパーゼA2受容体(PLA2R)であることが提唱されているが、日本人における陽性率は約50%と高くない。その他、トロンボスポンジン 1 型ドメイン含有 7A(THSD7A)など新たな原因抗原が同定されている。近年、巣状分節性糸球体硬化症の原因分子として可溶性ウロキナーゼ受容体、微小変化型ネフローゼ症候群に関わる分子としてCD80が報告されているが、不明な点が多くコンセンサスは得られていない。また、遺伝性巣状分節性糸球体硬化症の原因遺伝子が複数同定されている。膜性増殖性糸球体腎炎の原因は明らかになっていない。
3.症状
大量の尿蛋白、低アルブミン血症・低蛋白血症に起因する、浮腫、体重増加、高度の場合には胸水や腹水、腎機能低下(急性腎障害、慢性腎障害)、脂質異常症、凝固線溶系異常とそれに伴う血栓症、免疫異常症とそれに伴う感染症などさまざま症状を伴う。また、合併症としての症状も重要である。副腎皮質ステロイドによる治療により、骨粗鬆症、胃潰瘍。免疫抑制薬併用で感染症のリスクが増加する。特に高齢者では、免疫抑制治療に伴う感染症死が少なくない。
4.治療法
病型によって治療が異なる。浮腫を軽減するための対症療法として、塩分制限と利尿薬が使用される。また、腎臓の保護のために、ACE阻害薬やアンジオテンシン受容体拮抗薬を使用する。高LDLコレステロール血症に対してはスタチンを使用する。積極的治療としては、副腎皮質ステロイドや免疫抑制薬を使用した治療が行われる。高LDLコレステロール血症を呈した難治症例にはLDLアフェレーシスが施行されることもある。
5.予後
2年以上免疫抑制治療を要する症例(長期治療依存型)は全体の44%と高率である。膜性腎症1008例の腎生存率(透析非導入率)は10年で89%、15年で80%、20年で59%である。膜性腎症の長期予後は不良である。巣状分節性糸球体硬化症278例の腎生存率(透析非導入率)は10年で85.3%、15年で60.1%、20年で33.5%と長期予後は膜性腎症よりも不良である。微小変化型ネフローゼ症候群は、治療反応性は良いものの、30~70%と高率に再発が見られる。また、微小変化型ネフローゼ症候群(165名)の検討では、全体で3.6%、65歳以上の高齢者に限ると12.8%と高率に感染症死が見られた。
○ 要件の判定に必要な事項
1. 患者数(令和元年度医療受給者証保持者数)
10,109人
2. 発病の機構
不明(いくつかの仮説は提唱されているが、依然明確ではない。)
3. 効果的な治療方法
未確立(免疫抑制治療は有効であるが、治療に伴う合併症(感染症死を含む)もあり、治療法が確立されているとは言えない。)
4. 長期の療養
必要(2年以上免疫抑制治療を要する症例は成人例全体の44%である。その内訳は2年以上3年未満が48%、3年以上5年未満が31%、5年以上が21%となっている。)
5. 診断基準
あり(学会承認の診断基準あり。)
6. 重症度分類
以下の重症度判定基準を用いて、重症と判定された患者を対象とする。
*18歳未満の患者については、小児慢性特定疾病の重症度の基準を用いる。
○ 情報提供元
「難治性腎障害に関する調査研究」
研究代表者 新潟大学医歯学総合研究科 腎・膠原病内科学 教授 成田一衛
<一次性ネフローゼ症候群の診断基準>
<成人における診断基準>
1.蛋白尿:3.5g/日以上
(随時尿において尿蛋白/尿クレアチニン比が3.5g/gCr以上の場合もこれに準ずる)。
2.低アルブミン血症:血清アルブミン値3.0g/dL 以下
診断のカテゴリー:
1及び2を同時に満たし、二次性ネフローゼ症候群を除外したもの。
<小児における診断基準>
1. 高度蛋白尿(夜間蓄尿で 40mg/hr/m2以上)又は早朝尿で尿蛋白クレアチニン比 2.0g/gCr以上
2. 低アルブミン血症(血清アルブミン2.5g/dL以下)
診断のカテゴリー:
1及び2を同時に満たし、二次性ネフローゼ症候群を除外したもの。
二次性ネフローゼ症候群
(下記疾患に起因するネフローゼ症候群)
・自己免疫疾患:ループス腎炎、IgA血管炎、血管炎
・代謝性疾患:糖尿病性腎症
・パラプロテイン血症:アミロイドーシス、クリオグロブリン、重鎖沈着症、軽鎖沈着症
・感染症:溶連菌感染症、ブドウ球菌感染症、B型・C型肝炎、ヒト免疫不全ウイルス(HIV)、パルボウイルスB19
梅毒、寄生虫(マラリア、シストゾミア)
・アレルギー・過敏性疾患:花粉症、蜂毒、ブユ刺虫症、ヘビ毒、予防接種
・腫瘍:固形癌、多発性骨髄腫、悪性リンパ腫、白血病
・薬剤:ブシラミン、D—ペニシラミン、金製剤、非ステロイド性消炎鎮痛薬
・そのほか:妊娠高血圧腎症、放射線腎症、移植腎における拒絶反応、
アルポート症候群、ファブリー病、ネイルパテラ症候群(爪膝蓋骨症候群)
<重症度判定基準>
(1)重症: 一次性ネフローゼ症候群の確定診断がなされた患者において
以下のいずれかを満たす場合を重症として対象にする。
① ネフローゼ症候群の診断後、一度も完全寛解に至らない場合(定義は表2を参照)。
② ステロイド依存性あるいは頻回再発型を呈する場合(定義は表2と表3を参照)。
③ CKD重症度分類の赤色の部分の場合(表1)。
④ 蛋白尿0.5g/gCr以上の場合。
*18歳未満の患者については、ア~ウのいずれかに該当する場合。
ア 半年間で3回以上再発した場合又は1年間に4回以上再発した場合。
イ 治療で免疫抑制薬又は生物学的製剤を用いる場合。
ウ 腎移植を行った場合。
表1
CKD重症度分類ヒートマップ
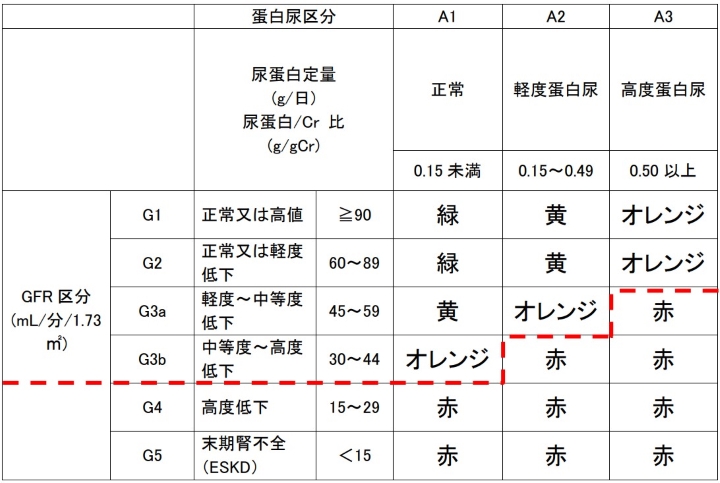
表2 ネフローゼ症候群の治療効果判定基準
|
治療効果の判定は治療開始後 1 カ月,6 カ月の尿蛋白量定量で行う. ・完全寛解:尿蛋白<0.3 g/日 ・不完全寛解Ⅰ型:0.3 g/日≦尿蛋白<1.0 g/日 ・不完全寛解Ⅱ型:1.0 g/日≦尿蛋白<3.5 g/日 ・無効:尿蛋白≧3.5 g/日 |
注: 1)ネフローゼ症候群の診断・治療効果判定は 24 時間蓄尿により判断すべきであるが,蓄尿ができない場合には,随時尿の尿蛋白/尿クレアチニン比(g/gCr)を使用してもよい.
2)6 カ月の時点で完全寛解,不完全寛解Ⅰ型の判定には,原則として臨床症状および血清蛋白の改善を含める.
3)再発は完全寛解から,尿蛋白 1 g/日(1 g/gCr)以上,または(2+)以上の尿蛋白が 2~3 回持続する場合とする.
4)欧米においては,部分寛解(partial remission)として尿蛋白の 50%以上の減少と定義することもあるが,日本の判定基準には含めない
表3 ネフローゼ症候群の治療反応による分類
|
・ステロイド抵抗性ネフローゼ症候群:十分量のステロイドのみで治療して 1 カ月後の判定で完全寛解または不完全寛解Ⅰ型に至らない場合とする. ・難治性ネフローゼ症候群:ステロイドと免疫抑制薬を含む種々の治療を 6 カ月行っても,完全寛解または不完全寛解Ⅰ型に至らないものとする. ・ステロイド依存性ネフローゼ症候群:ステロイドを減量または中止後再発を 2 回以上繰り返すため,ステロイドを中止できない場合とする. ・頻回再発型ネフローゼ症候群:6 カ月間に 2 回以上再発する場合とする. ・長期治療依存型ネフローゼ症候群:2 年間以上継続してステロイド,免疫抑制薬等で治療されている場合とする. |
※診断基準及び重症度分類の適応における留意事項
1.病名診断に用いる臨床症状、検査所見等に関して、診断基準上に特段の規定がない場合には、いずれの時期のものを用いても差し支えない(ただし、当該疾病の経過を示す臨床症状等であって、確認可能なものに限る。)。
2.治療開始後における重症度分類については、適切な医学的管理の下で治療が行われている状態であって、直近6か月間で最も悪い状態を医師が判断することとする。
3.なお、症状の程度が上記の重症度分類等で一定以上に該当しない者であるが、高額な医療を継続することが必要なものについては、医療費助成の対象とする。
- 日本腎臓学会 ネフローゼ症候群診療指針
https://www.jsn.or.jp/jsn_new/iryou/free/kousei/pdf/guideline_nep2012.pdf - 日本腎臓学会 エビデンスに基づくネフローゼ症候群診療ガイドライン2020
https://jsn.or.jp/academicinfo/report/evidence_nephrotic_guideline2020.pdf
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧