好酸球性多発血管炎性肉芽腫症(指定難病45)
○ 概要
1.概要
好酸球性多発血管炎性肉芽腫症(eosinophilic granulomatosis with polyangiitis:EGPA)は、従来アレルギー性肉芽腫性血管炎(allergic granulomatous angiitis:AGA)あるいはチャーグ・ストラウス症候群(Churg–Strauss syndrome:CSS)と呼ばれてきた血管炎症候群で、2012年の国際会議で名称変更がなされた。日本語名も、これに呼応して検討され、表記のように定められた。
臨床的特徴は、先行症状として気管支喘息や鼻副鼻腔炎がみられ、末梢血好酸球増多を伴って血管炎を生じ、末梢神経炎、紫斑、消化管潰瘍、脳梗塞・脳出血・心筋梗塞・心外膜炎などの臨床症状を呈する疾患である。30〜60歳に好発し、男:女=4:6でやや女性に多い。
2008年の全国調査では、我が国における年間新規患者数は約100例で、年間の医療施設受診者は、約1,800例と推定された。しかし近年の指定難病受給者証所持者数でみると患者数はこれよりも多いと推察される。
血中の好酸球増加以外に、好酸球カチオン性蛋白(eosinophil cationic protein)の上昇、IgE高値なども認められる。抗好中球細胞質抗体(antineutrophil cytoplasmic antibody:ANCA)のサブタイプであるミエロペルオキシダーゼに対する抗体(MPO-ANCA)が約50%の症例で血清中に検出される。
EGPAに特徴的な病理組織学的所見は、著明な好酸球浸潤を伴う壊死性肉芽腫性炎と壊死性血管炎である。真皮小血管を中心に核塵を伴い、血管周囲の好中球と著明な好酸球浸潤を認める細小血管の肉芽腫性血管炎あるいはフィブリノイド変性を伴う壊死性血管炎や白血球破砕性血管炎(leukocytoclastic vasculitis)が認められ、ときに、血管外に肉芽腫形成が観察される。
診断は後述の診断基準によってなされ、(1)先行する気管支喘息あるいはアレルギー性鼻炎、(2)血中の好酸球の増加、(3)前項にある血管炎症状を認めることによる。さらに病理組織所見が存在すると確実になる。参考所見として、血沈亢進、血小板増加、IgE高値、血清MPO-ANCA(p-ANCA)陽性などが重要である。
2.原因
気管支喘息、鼻副鼻腔炎が先行し、著明な好酸球増多症を呈することから、何らかのアレルギー性機序により発症すると考えられる。
3.症状
主要臨床症状は、先行する気管支喘息あるいは鼻副鼻腔炎と、血管炎によるものである。発熱、体重減少、末梢神経炎(多発性単神経炎)、筋痛・関節痛、紫斑、消化管出血、肺の画像所見上の網状陰影や小結節状陰影、心筋梗塞や心外膜炎、脳梗塞・脳出血などである。多発性単神経炎は、急性症状が改善してからも、知覚や運動障害が残存することが多い。
4.治療法
初回および再燃例の寛解導入療法として、軽・中等度症例は、原則プレドニゾロン単独で治療する。プレドニゾロン単独での治療が効果不十分な場合、免疫抑制薬(静注シクロホスファミドパルス療法など)の併用を行う。これらの既存治療に抵抗性の場合、メポリズマブ(抗IL-5抗体)の併用を推奨する。重症例では、ステロイドパルス療法あるいは、免疫抑制薬(静注シクロホスファミドパルス療法など)を併用する。
寛解維持療法においては、免疫抑制薬を併用する場合はメトトレキサート(2021年現在保険適用外)やアザチプリンなどの併用を検討する。メポリズマブで寛解導入した場合、メポリズマブ継続で寛解維持しても良い。
治療抵抗性の末梢神経障害に対してガンマグロブリン大量静注療法が用いられる。
注1:治療内容を検討する際には、最新の診療ガイドライン等を参考にすること。
5.予後
上記の治療により、約90%の症例は6か月以内に寛解に至るが、継続加療を要する。残りの約10%は治療抵抗性あり、完全寛解は難しく、軽快と再燃を繰り返す。この内の一部は重篤症例で、生命予後にも関わる重篤な合併症を併発するか、重大な後遺症を残すことがある。寛解例でも、多発性単神経炎による末梢神経症状が残存する場合がある。また、長期の副腎皮質ステロイド治療による合併症には注意を要する。
○ 要件の判定に必要な事項
1.患者数(令和元年度医療受給者証保持者数)
4,207人
2.発病の機構
不明(アレルギー機序が示唆される。)
3.効果的な治療方法
未確立
4.長期の療養
必要(寛解、再燃を繰り返し慢性の経過をとる。)
5.診断基準
あり(日本循環器学会、日本リウマチ学会を含む11学会関与の診断基準)
6.重症度分類
好酸球性多発血管炎性肉芽腫症の重症度分類を用いて、1)又は2)の該当例を対象とする。
○ 情報提供元
難治性疾患等政策研究事業「難治性血管炎の医療水準・患者QOL向上に資する研究班」
研究代表者 東京女子医科大学医学部内科学講座膠原病リウマチ内科学分野 針谷 正祥
<診断基準>
Definite、Probableを対象とする。
1.主要臨床所見
(1)気管支喘息あるいはアレルギー性鼻炎
(2)好酸球増加(末梢血白血球の10%以上、又は1500/μ L以上)
(3)血管炎による症状:発熱(38℃以上、2週間以上)、体重減少(6か月以内に6kg以上)、多発性単神経炎、消化管出血、多関節痛(炎)、筋肉痛(筋力低下)、紫斑のいずれか1つ以上
2.臨床経過の特徴
主要臨床所見(1)、(2)が先行し、(3)が発症する。
3.主要組織所見
(1)周囲組織に著明な好酸球浸潤を伴う細小血管の肉芽腫性又はフィブリノイド壊死性血管炎の存在
(2)血管外肉芽腫の存在
4.診断のカテゴリー
(1)Definite
(a) 1.主要臨床所見3項目を満たし、かつ3.主要組織所見の1項目を満たす場合
(b) 1.主要臨床所見3項目を満たし、かつ2.臨床経過の特徴を示した場合
(2)Probable
(a) 1.主要臨床所見1項目を満たし、かつ3.主要組織所見の1項目を満たす場合
(b) 1.主要臨床所見を3項目満たすが、2.臨床経過の特徴を示さない場合
5.参考となる所見
(1)白血球増加(≧1万/µL)
(2)血小板増加(≧40万/µL)
(3)血清IgE増加(≧600 U/mL)
(4)MPO-ANCA陽性
(5)リウマトイド因子陽性
(6)(画像所見上の)肺浸潤陰影
<重症度分類>
1)又は2)を認める場合を重症とする。
1)好酸球性多発血管炎性肉芽腫症による以下のいずれかの臓器障害を有する。
|
|
|
|
腎臓 |
①又は②を満たす場合 |
|
肺 |
特発性間質性肺炎の重症度分類でIII度以上に該当*2、又は肺胞出血 |
|
心臓 |
NYHA2度以上の心不全徴候*3 |
|
眼 |
良好な方の眼の矯正視力が0.3未満 |
|
耳 |
両耳の聴力レベルが70デシベル以上、又は一側耳の聴力が90デシベル以上かつ他側耳の聴力レベルが50デシベル以上の聴力障害 |
|
平衡機能の著しい障害、又は極めて著しい障害*4 |
|
|
腸管 |
腸管梗塞、消化管出血 |
|
皮膚・軟部組織 |
四肢の梗塞・潰瘍・壊疽、又はそれらによる四肢の欠損・切断(部位は問わない) |
|
神経 |
脳血管障害により、modified Rankin Scaleで3以上*5 |
|
末梢神経障害により、徒手筋力テストで筋力3以下*6 |
|
|
末梢神経障害による2肢以上の知覚異常 |
|
|
肺(喘息) |
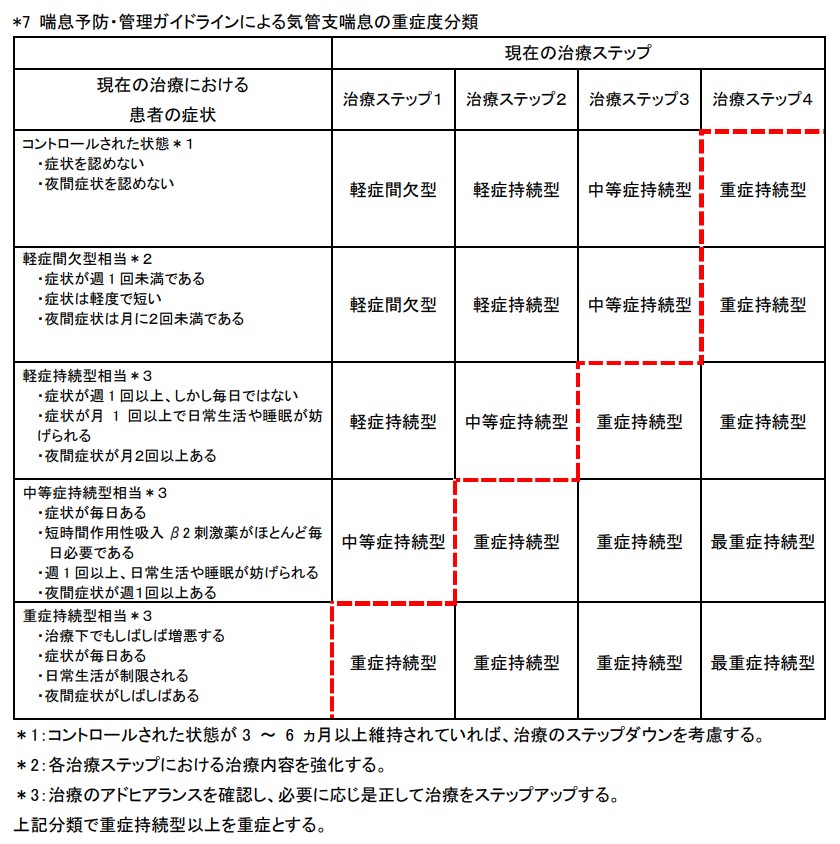
重症持続型以上の気管支喘息*7 |
2)血管炎の治療に伴う以下のいずれかの合併症を有し、かつ入院治療を必要とする。
|
・感染症 ・圧迫骨折 ・骨壊死 ・消化性潰瘍 ・糖尿病 ・白内障 ・緑内障 ・精神症状 |
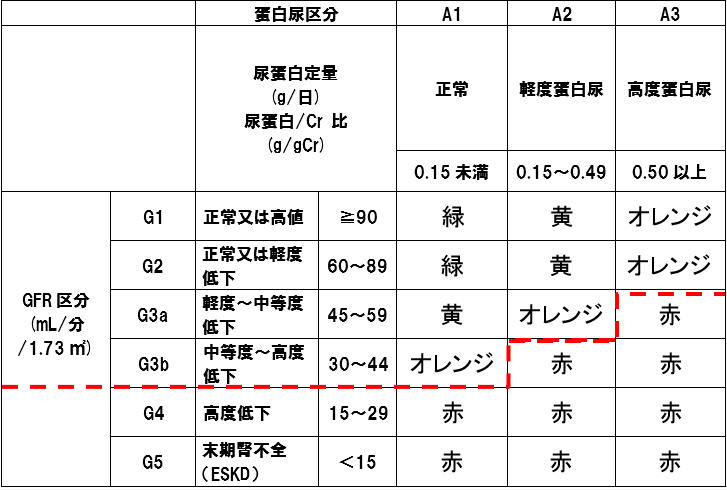
*1 CKD重症度分類ヒートマップ
*2 特発性間質性肺炎の重症度分類
|
新重症度分類 |
安静時動脈血酸素分圧 |
6分間歩行時 SpO2 |
|
I |
80Torr 以上 |
90 %未満の場合はIIIにする |
|
II |
70Torr 以上 80Torr 未満 |
90 %未満の場合はIIIにする |
|
III |
60Torr 以上 70Torr 未満 |
90 %未満の場合はIVにする |
|
IV |
60Torr 未満 |
測定不要 |
※上記の重症度分類でⅢ度以上を重症とする。安静時動脈血酸素分圧でⅢ度以上の条件を満たせば6分間歩行は実施しなくても良い。
*3 NYHA心機能分類
|
クラス |
自覚症状 |
|
Ⅰ |
身体活動を制限する必要はない心疾患患者。通常の身体活動で、疲労、動悸、息切れ、狭心症状が起こらない。 |
|
Ⅱ |
身体活動を軽度ないし中等度に制限する必要のある心疾患患者。通常の身体活動で、疲労、動悸、息切れ、狭心症状が起こる。 |
|
Ⅲ |
身体活動を高度に制限する必要のある心疾患患者。安静時には何の愁訴もないが、普通以下の身体活動でも疲労、動悸、息切れ、狭心症状が起こる。 |
|
Ⅳ |
身体活動の大部分を制限せざるを得ない心疾患患者。安静時にしていても心不全症状や狭心症状が起こり、少しでも身体活動を行うと症状が増悪する。 |
NYHA: New York Heart Association
上記分類でII度以上を重症とする。
NYHA分類については、以下の指標を参考に判断することとする。
|
NYHA分類 |
身体活動能力 |
最大酸素摂取量 |
|
I |
6 METs以上 |
基準値の80%以上 |
|
II |
3.5~5.9 METs |
基準値の60~80% |
|
III |
2~3.4 METs |
基準値の40~60% |
|
IV |
1~1.9 METs以下 |
施行不能あるいは |
※NYHA分類に厳密に対応するSASはないが、「室内歩行2METs、通常歩行3.5METs、ラジオ体操・ストレッチ体操4METs、速歩5~6METs、階段6~7METs」をおおよその目安として分類した。
*4 身体障害認定の平衡機能障害
ア 「平衡機能の極めて著しい障害」(3級)とは、四肢体幹に器質的異常がなく、他覚的に平衡機能障害を認め、閉眼にて起立不能、又は開眼で直線を歩行中10m以内に転倒若しくは著しくよろめいて歩行を中断せざるを得ないものをいう。
イ 「平衡機能の著しい障害」(5級)とは、閉眼で直線を歩行中10m以内に転倒又は著しくよろめいて歩行を中断せざるを得ないものをいう。
ウ 平衡機能障害の具体的な例は次のとおりである。
a 末梢迷路性平衡失調
b 後迷路性及び小脳性平衡失調
c 外傷又は薬物による平衡失調
d 中枢性平衡失調
上記分類で、「平衡機能の著しい障害」、「平衡機能の極めて著しい障害」相当の障害を重症とする。
*5 modified Rankin Scale
|
日本版modified Rankin Scale (mRS) 判定基準書 |
||
|
modified Rankin Scale |
参考にすべき点 |
|
|
0 |
全く症候がない |
自覚症状及び他覚徴候がともにない状態である |
|
1 |
症候はあっても明らかな障害はない: |
自覚症状及び他覚徴候はあるが、発症以前から行っていた仕事や活動に制限はない状態である |
|
2 |
軽度の障害: |
発症以前から行っていた仕事や活動に制限はあるが、日常生活は自立している状態である |
|
3 |
中等度の障害: |
買い物や公共交通機関を利用した外出などには介助を必要とするが、通常歩行、食事、身だしなみの維持、トイレなどには介助を必要としない状態である |
|
4 |
中等度から重度の障害: |
通常歩行、食事、身だしなみの維持、トイレなどには介助を必要とするが、持続的な介護は必要としない状態である |
|
5 |
重度の障害: |
常に誰かの介助を必要とする状態である |
|
6 |
死亡 |
|
日本脳卒中学会版
上記スケールで3以上を重症とする。
*6 徒手筋力テスト
|
0 |
筋肉の収縮が観察できない |
|
1 |
筋肉の収縮は観察できるが関節運動ができない |
|
2 |
運動可能であるが重力に抗した動きはできない |
|
3 |
重力に抗した運動が可能だが極めて弱い |
|
4 |
3と5の中間。重力に抗した運動が可能で中等度の筋力低下 |
|
5 |
正常筋力 |
注:一般に5段階評価と記載されるが、実際にはMMT 0 (筋収縮なし)が加わるため6段階評価となる。
MMT 4の範疇に入るが、やや筋力が強めと判断されるものは4+と表現する。
上記スケールで3以下を重症とする。
※診断基準及び重症度分類の適応における留意事項
1.病名診断に用いる臨床症状、検査所見等に関して、診断基準上に特段の規定がない場合には、いずれの時期のものを用いても差し支えない(ただし、当該疾病の経過を示す臨床症状等であって、確認可能なものに限る。)。
2.治療開始後における重症度分類については、適切な医学的管理の下で治療が行われている状態であって、直近6か月間で最も悪い状態を医師が判断することとする。
3.なお、症状の程度が上記の重症度分類等で一定以上に該当しない者であるが、高額な医療を継続することが必要なものについては、医療費助成の対象とする。
- 2015-2016年度合同研究班による血管炎症候群の診療ガイドライン (日本循環器学会が公開しているガイドライン。好酸球性多発血管炎性肉芽腫症については65-71ページを参照)
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/02/JCS2017_isobe_h.pdf - 抗リン脂質抗体症候群・好酸球性多発血管炎性肉芽腫症・結節性多発動脈炎・リウマトイド血管炎の治療の手引き2020
Minds ガイドラインライブラリHPのトップページで検索してください。
https://minds.jcqhc.or.jp/ - ANCA関連血管炎の診療ガイドライン2023クイックリファレンス
https://www.vas-mhlw.org/pdf/results/quick-reference-anca-guideline.pdf - ウエブ版血管炎病理アトラス
https://www.vas-mhlw.org/html/pathology/index.html - 市民公開講座「血管炎についてもっと知ろう:それぞれの病気の特徴と療養に役立つ知識」7)好酸球性多発血管炎性肉芽腫症 https://www.vas-mhlw.org/html/shiminkoukaikouza.html
-
- 文献
- Peter CG, et al.: 2022 American College of Rheumatology/European Alliance of Associations for Rheumatology Classification Criteria for Eosinophilic Granulomatosis with Polyangiitis. Ann Rheum Dis. 81:309-314, 2022.
- Sada KE, et al.: A nationwide survey on the epidemiology and clinical features of eosinophilic granulomatosis with polyangiitis (Churg-Strauss) in Japan. Mod Rheumatol 24:640-644, 2014
- Paul AL et al.: Genome-wide association study of eosinophilic granulomatosis with polyangiitis reveals genomic loci stratified by ANCA status. Nat Commun. 10:5120, 2019
- Sada KE, et al.: Evaluation of Ministry of Health, Labour and Welfare diagnostic criteria for antineutrophil cytoplasmic antibody-associated vasculitis compared to ACR/EULAR 2022 classification criteria. Mod Rheumatol 34:551-558, 2024
- Michael E Wechsler et al.: Mepolizumab or Placebo for Eosinophilic Granulomatosis with Polyangiitis. N Engl J Med 376:1921-1932, 2017
- Chung SA et al.: 2021 American College of Rheumatology/Vasculitis Foundation Guideline for the Management of Antineutrophil Cytoplasmic Antibody-Associated Vasculitis. Arthritis Rheumatol. 2021 Aug;73(8):1366-1383
- Hellmich B, et al.: EULAR recommendations for the management of ANCA-associated vasculitis: 2022 upadate. Ann Rheum Dis. 2023 Mar 16: ard-2022-223764
- ANCA関連血管炎診療ガイドライン2023(厚生労働省難治性疾患克服研究事業、2023年5月発行、編集:針谷正祥、成田一衛、須田隆文)
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧
