拘束型心筋症(指定難病59)
○ 概要
1.概要
2005年に発表された特発性心筋症調査研究班による診断の手引きによると、拘束型心筋症の基本病態は左心室拡張障害であり、(1)硬い左心室(stiff left ventricle)の存在、(2)左室拡大や肥大の欠如、(3)正常または正常に近い左室収縮機能、(4)原因(基礎心疾患)不明の4項目が診断の必要十分条件とされている。
2.原因
不明
3.症状
軽症の場合は無症状のことがあるが、病気が進行すると心不全、不整脈、塞栓症などがおこる。心不全症状としては、多くの症例では、労作時呼吸困難が最初に自覚される。これは労作時の心拍数増加に伴い拡張時間が短縮することで左室流入血流量が低下し、心拍出量が十分に増えないためである。息切れや呼吸困難、手足や顔の浮腫が現れる。さらに、重症になると、起座呼吸や全身倦怠感、黄疸、胸水、腹水などもみられる。種々の不整脈や、頻脈による胸部不快感及び動悸を感じることがよくある。また、心内腔血栓による末梢の塞栓症をきたすことがあり、合併症として脳梗塞、腎梗塞、肺梗塞などが起こる。
4.治療法
拘束型心筋症は収縮性心膜炎と臨床像がまぎらわしいことがあるが治療法が異なるので専門医による鑑別診断が重要である。拘束型心筋症に特異的な治療はない。対症療法として、心不全、不整脈および血栓・塞栓症の治療が大切である。
a. 心不全の治療
主症状は心不全に伴ううっ血症状であり、左室駆出率が保持された心不全(HFpEF)患者の治療法に準じて行われる。治療薬の主流は利尿薬である。
b. 不整脈の治療
不整脈とくに心房細動がしばしばみられる。この心房細動の出現によって、急激に症状が悪化することがあるので、抗不整脈薬を使って治療する。また、心房細動に伴い頻脈となった場合は、拡張時間短縮によりさらに病状を悪化させるため、ジギタリス製剤、カルシウム拮抗薬、β遮断薬などを用いて心拍数コントロールが試みられる。薬だけでうまく治療できない場合には、心臓カテーテルによる房室結節焼灼術と恒久的ペースメーカー植え込み術の併用を行うことがある。
c. 血栓・塞栓症の予防
脳梗塞や心房細動があり、心臓のなかに血栓の形成が疑われる患者には、 塞栓症の予防のために長期にわたるワルファリン、FXa阻害薬や直接トロンビン阻害薬などの非ビタミンK阻害薬経口抗凝固療法が必要である。
5.予後
米国における成人を対象とした予後調査報告では5年生存率は64%、10年生存率は37%であった。生存率に影響する因子として、男性・NYHA心機能分類・胸部エックス線写真上の肺うっ血・肺動脈楔入圧が18mmHg以上・左房径60mm以上が負の因子として考えられている。なお、小児例では極めて予後不良である。
○ 要件の判定に必要な事項
1.患者数(令和元年度医療受給者証保持者数)
100人未満
2.発病の機構
不明
3.効果的な治療方法
未確立
4.長期の療養
必要
5.診断基準
あり(現行の特定疾患治療研究事業の診断基準をもとに研究班にて改訂)
6.重症度分類
拘束型心筋症重症度分類を用いて中等症以上を対象とする。
○ 情報提供元
「特発性心筋症に関する調査研究班」
研究代表者 九州大学大学院医学研究院循環器内科学 教授 筒井裕之
<診断基準>
【基本病態】
左室拡張障害を主体とする①硬い左室、②左室拡大や肥大の欠如、③正常または正常に近い左室収縮能 ④原因不明の4項目を特徴とする。 左室収縮機能、 壁厚が正常にもかかわらずうっ血性心不全がある患者では本症を疑う。小児例と成人例では予後が異なることを留意しなければならない。
【拘束型心筋症の診断基準】
拘束型心筋症の診断は、統合的に判断する必要があるが、①心拡大の欠如、②心肥大の欠如、③正常に近い心機能、④硬い左室、所見が必須であり、⑤ほかの類似疾患との鑑別診断がされていることが必要である。
各々の条件を記載する。
①心拡大の欠如:心エコー、MRIなどによる左室内腔拡大の欠如
②心肥大の欠如:心エコー、MRIなどによる心室肥大の欠如
③正常に近い心機能:心エコー、左室造影、MRIなどによる正常に近い左室駆出分画
④硬い左室:心エコー・右心カテーテル検査による左室拡張障害所見
⑤鑑別診断:肥大型心筋症・高血圧性心疾患・収縮性心膜炎などの除外診断
. 鑑別診断するべき疾病は下記である。
・収縮性心膜炎 ・虚血性心疾患の一部 ・高血圧性心疾患
・肥大型心筋症 ・拡張型心筋症
・二次性心筋症
心アミロイドーシス 心サルコイドーシス 心ヘモクロマトーシス
グリコーゲン蓄積症 放射線心筋障害 家族性神経筋疾患など
・心内膜心筋線維症など
さらに、認定には心不全症状があることが必要であるものとする。
【診断のための参考事項】
(1)自覚症状
呼吸困難、浮腫、動悸、易疲労感(全身倦怠感)、胸痛(胸部圧迫感)など。
(2)他覚所見
頚静脈怒張、浮腫、肝腫大、腹水など。
(3)聴診
Ⅳ音
(4)心電図
心房細動、上室性期外収縮、低電位差、心房・心室肥大、ST− T異常、脚ブロックなど。
(5)心エコー図
心拡大の欠如、正常に近い左室駆出率、拡張機能障害、心肥大の欠如※1。心房拡大、心腔内血栓など。
(6)心臓カテーテル検査
冠動脈造影:有意な冠動脈狭窄を認めない。
左室造影:正常に近い左室駆出分画※2。
右心カテーテル検査:左室拡張障害(右房圧上昇、右室拡張末期圧上昇、肺動脈楔入圧上昇、収縮性心膜炎様血行動態除外など)。
左心カテーテル検査:左室拡張末期圧上昇。
(7) MRI
左室拡大・肥大の欠如、心膜肥厚・癒着の欠如。
(8)運動耐容能
最大酸素摂取量および嫌気性代謝閾値の低下を認める。
(9)心内膜下心筋生検
特異的な所見はないが、心筋間質の線維化、心筋細胞肥大、心筋線維錯綜配列、心内膜肥厚などを認める※3。心アミロイドーシスやヘモクロマトーシスの除外。
(10)家族歴
家族歴が認められることがある。
※1. 心エコー所見
| (項目) | (計測値) |
| ①心拡大の欠如 | 左室拡張末期径≦55mm 左室拡張末期径係数<18mm |
| ②心肥大の欠如 | 心室中隔壁厚≦12mm 左室後壁厚≦12mm |
| ③ドプラ検査 | TMF:偽正常化もしくは拘束型パターン ※病初期は呈さないことあり。 経僧帽弁血流および経三尖弁血流の呼吸性変動の評価 |
| ④心腔内血栓 | |
| ⑤左房拡大 | 左房径>50mm、左房容積>140ml |
※2. 心臓カテーテル検査:
| (項目) | (計測値) |
| 正常に近い左室駆出分画 | 左室駆出分画≧50% |
※3. 冠動脈造影(冠動脈 CT) 、心内膜下生検は心筋炎や特定心筋疾患との鑑別のため施行されることが望ましい。
【申請のための留意事項】
1 新規申請時には、12誘導心電図(図中にキャリブレーションまたはスケールが表示されていること) および心エコー図(実画像またはレポートのコピー。 診断に必要十分な所見が呈示されていること。) または心臓カテーテルの所見の提出が必須である。
2心エコー図で画像評価が十分に得られない場合は、左室造影やMRI、 CT、心筋シンチグラフィなどでの代替も可とする。
3新規申請に際しては、心筋炎や特定心筋疾患(二次性心筋疾患)との鑑別のために、心内膜下心筋生検が施行されることが望ましい。 また、冠動脈造影または冠動脈CTは、冠動脈疾患の除外が必要な場合には必須である。
<重症度分類>
拘束型心筋症 重症度分類 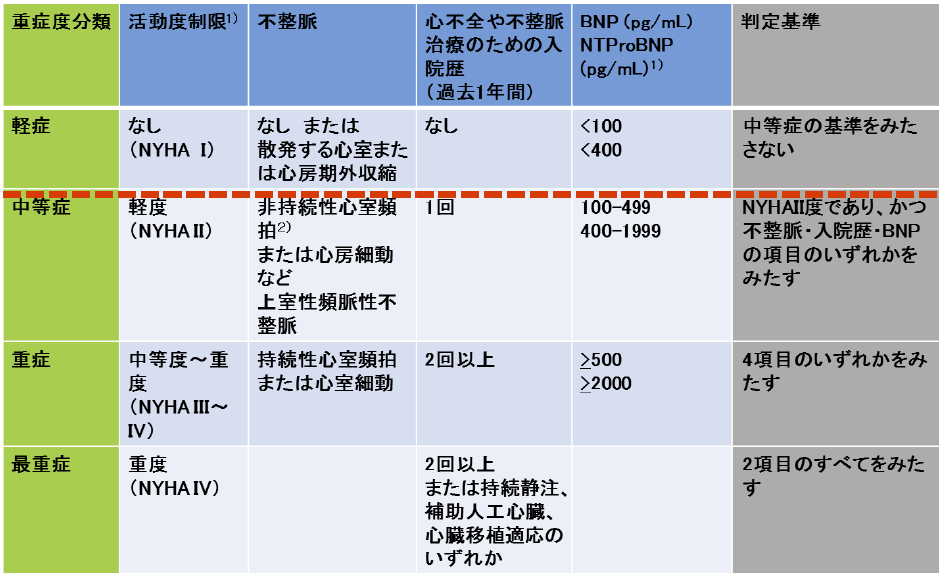 注釈
注釈
1)活動度制限とBNP値の判定は患者の状態が安定しているときに行う
2)非持続性心室頻拍:3連発以上で持続が30秒未満のもの
3)補助人工心臓装着中の患者は自覚症状は改善している場合もあるが、重症度としては重症と判定することが妥当と考えられる
4)心臓移植後の患者は自覚症状にかかわらず重症度は重症と判定することが妥当と考えられる
<参考資料>
1)活動度制限の評価に用いる指標
NYHA分類
|
Ⅰ度 |
心疾患はあるが身体活動に制限はない。 |
|
Ⅱ度 |
軽度から中等度の身体活動の制限がある。安静時または軽労作時には無症状。 |
|
Ⅲ度 |
高度の身体活動の制限がある。安静時には無症状。 |
|
Ⅳ度 |
心疾患のためいかなる身体活動も制限される。 |
NYHA: New York Heart Association
|
NYHA分類 |
身体活動能力 |
最大酸素摂取量 |
|
I |
6 METs以上 |
基準値の80%以上 |
|
II |
3.5~5.9 METs |
基準値の60~80% |
|
III |
2~3.4 METs |
基準値の40~60% |
|
IV |
1~1.9 METs以下 |
施行不能あるいは |
NYHA分類に厳密に対応するSASはないが、
「室内歩行2METs、通常歩行3.5METs、ラジオ体操・ストレッチ体操4METs、速歩5-6METs、階段6-7METs」をおおよその目安として分類した。


※診断基準及び重症度分類の適応における留意事項
1.病名診断に用いる臨床症状、検査所見等に関して、診断基準上に特段の規定がない場合には、いずれの時期のものを用いても差し支えない(ただし、当該疾病の経過を示す臨床症状等であって、確認可能なものに限る)。
2.治療開始後における重症度分類については、適切な医学的管理の下で治療が行われている状態で、直近6ヵ月間で最も悪い状態を医師が判断することとする。
3.なお、症状の程度が上記の重症度分類等で一定以上に該当しない者であるが、高額な医療を継続することが必要な者については、医療費助成の対象とする。
- 「心筋症診療ガイドライン(2018年改訂版)」(班長:筒井 裕之、北岡 裕章 掲載:日本循環器学会/日本心不全学会合同ガイドライン)
- 「2024年改訂版 心臓血管疾患における遺伝学的検査と遺伝カウンセリングに関するガイドライン」(班長:今井 靖 掲載:日本循環器学会/日本心臓病学会/日本小児循環器学会合同ガイドライン)
- 日本循環器学会ホームページ(http://www.j-circ.or.jp/index.htm)
- 日本循環器学会専門医名簿(http://www.j-circ.or.jp/information/senmoni/kensaku/senmoni_kensaku.htm)
- Arbelo E, Protonotarios A, Gimeno JR, Arbustini E, Barriales-Villa R, Basso C, et al. 2023 ESC Guidelines for the management of cardiomyopathies. Eur Heart J. 2023 Oct 1;44(37):3503-3626.
- Muchtar E, Blauwet LA, Gertz MA. Restrictive Cardiomyopathy: Genetics, Pathogenesis, Clinical Manifestations, Diagnosis, and Therapy. Circ Res. 2017 Sep 15;121(7):819-837. doi: 10.1161/CIRCRESAHA.117.310982.
- Chintanaphol M, Orgil BO, Alberson NR, Towbin JA, Purevjav E. Restrictive cardiomyopathy: from genetics and clinical overview to animal modeling. Rev Cardiovasc Med. 2022 Mar 17;23(3):108. doi: 10.31083/j.rcm2303108.
- Matsumoto M, Tsuru H, Suginobe H, Narita J, Ishii R, Hirose M, et al. Atomic force microscopy identifies the alteration of rheological properties of the cardiac fibroblasts in idiopathic restrictive cardiomyopathy. PLoS One. 2022 Sep 29;17(9):e0275296. doi: 10.1371/journal.pone.0275296.
- Aikawa T, Ibe T, Manabe O, Oyama-Manabe N. Imaging of Idiopathic Restrictive Cardiomyopathy: A Multimodality Approach. Intern Med. 2022 Oct 15;61(20):3145-3147. doi: 10.2169/internalmedicine.9224-21.
- Mori H, Kogaki S, Ishida H, Yoshikawa T, Shindo T, Inuzuka R, et al. Outcomes of Restrictive Cardiomyopathy in Japanese Children – A Retrospective Cohort Study. Circ J. 2022 Nov 25;86(12):1943-1949. doi: 10.1253/circj.CJ-21-0706.
- Ishida H, Narita J, Ishii R, Suginobe H, Tsuru H, Wang R, et al. Clinical Outcomes and Genetic Analyses of Restrictive Cardiomyopathy in Children. Circ Genom Precis Med. 2023 Aug;16(4):382-389. doi: 10.1161/CIRCGEN.122.004054.
- Hasegawa M, Miki K, Kawamura T, Takei Sasozaki I, Higashiyama Y, et al. Gene correction and overexpression of TNNI3 improve impaired relaxation in engineered heart tissue model of pediatric restrictive cardiomyopathy. Dev Growth Differ. 2024 Feb;66(2):119-132. doi: 10.1111/dgd.12909.
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧
| 研究班名 | 特発性心筋症の診断・ゲノム情報利活用に関する調査研究班 研究班名簿 |
|---|---|
| 情報更新日 | 令和6年11月(名簿更新:令和7年6月) |
