再生不良性貧血(指定難病60)
1. 再生不良性貧血とは
再生不良性貧血は血液中の白血球、赤血球、血小板のすべてが減少する疾患です。この状態を汎血球減少症と呼びます。重症度が低い場合には、貧血と血小板減少だけがあり、白血球数は正常近くに保たれていることもあります。白血球には好中球、リンパ球、単球などがあり、再生不良性貧血で減少するのは主に好中球です。好中球は私達の体を細菌感染から守る重要な働きをしています。
これらの血球は骨髄で作られます。本症で骨髄を調べると骨髄組織は多くの場合脂肪に置き換わっており、血球が作られていません。そのために貧血症状、感染による発熱、出血などが起こります。
2. この病気の患者さんはどのくらいいるのですか
臨床調査個人票による調査では、2004年~2013年の10年間の罹患数は約10,500(年間約1,000人)、罹患率は8.3(/100万人年)とされています。
3. この病気はどのような人に多いのですか
罹患率の性比(女/男)は1.2で、男女とも10~20歳代と70~80歳代にピークがあります。
4. この病気の原因はわかっているのですか
骨髄中の 造血幹細胞 が何らかの原因で傷害されて起こる病気です。造血幹細胞とは骨髄中にあって、赤血球、好中球、血小板の基になる未熟な細胞です。赤血球、好中球、血小板は骨髄で完成すると血液中に放出され、その後赤血球は約120日、好中球は半日、血小板は約10日で壊れます。健康な人では造血幹細胞からこれら3種類の血球が絶えず作り続けられて、壊れた血球分を毎日補っています。再生不良性貧血ではその造血幹細胞が何らかの原因で傷害されるため、3種類の血球が補給出来なくなっています(図1)。
〔 図1 〕
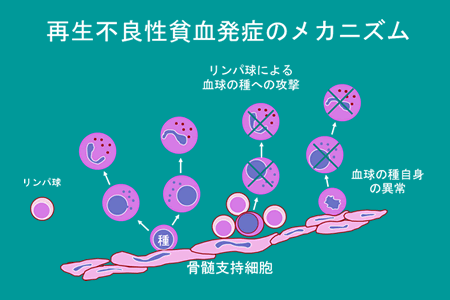
図1 再生不良性貧血の病態
再生不良性貧血には生まれつき遺伝子の変異があって起こる場合とそうでない場合があります。生まれつき起こる(先天性の)再生不良性貧血はごくまれな疾患で、その多くは、人の名前が付けられたファンコニ貧血という病気です。後者は後天性再生不良性貧血と呼ばれ、実際にはこれが大部分を占めます。
後天性再生不良性貧血には何らか原因があって起こる場合と原因不明の場合(特発性)があります。実際には90%以上が特発性です。残りは薬剤・薬物、放射線、などによる二次性ですが、二次性とは言っても原因を特定できないことがしばしばあります。
特発性再生不良性貧血の大多数は、自己免疫的な(免疫を司る細胞が自分の細胞を攻撃する) 機序 によって造血幹細胞が傷害される結果発症すると考えられています。免疫というのは、外からの細菌やウイルスの感染を防ぐための体のしくみであり、主に白血球の中のリンパ球が担当しています。一方、自己免疫反応とは、このしくみが何らかの原因で変化した結果、リンパ球などが自分自身の細胞を傷害するようになることを指します。その結果起こる病気は自己免疫疾患と呼ばれています。特発性再生不良性貧血においては、造血幹細胞が自分自身のリンパ球によって傷害されると考えられています(図1)。ただし、すべての特発性再生不良性貧血がそのような自己免疫反応によって起こっているわけではなく、一部の例では造血幹細胞自身に異常があり、そのために血球が産生されなくなると考えられています。
5. この病気は遺伝するのですか
生まれつき起こるファンコニ貧血は「常染色体潜性遺伝(劣性遺伝)」という遺伝形式をとる病気です。再生不良性貧血の大部分を占める後天性では遺伝は証明されていません。ただし、すべての病気の発症は生まれつきの体質と環境の影響を受けますので、この病気でも「なりやすさ」という体質は遺伝する可能性があります。
6. この病気ではどのような症状がおきますか
赤血球、好中球、血小板の減少によって、それぞれの血球減少に応じたさまざまな症状が起こります。赤血球は酸素を運搬しているため、その減少によって脳、筋肉、心臓などの全身に酸素欠乏の症状が起こります。脳の酸素欠乏でめまい、頭痛が起こり、筋肉の酸素欠乏で身体がだるくなったり、疲れやすくなったりします。心臓の酸素欠乏により狭心症様の胸痛が起こることもあります。それ以外に、身体の酸素欠乏を解消しようとして呼吸が速くなったり、心拍数が多くなったりします。呼吸が速くなったことを息切れとして感じ、心拍数が速くなった状態を動悸として感じます。赤い赤血球が減るため顔色は青白くなります。
白血球のうち好中球は主に細菌を殺し、リンパ球は主にウイルス感染を防ぎます。したがって、好中球が減ると肺炎や 敗血症 のような重症の細菌感染症になりやすくなります。
血小板は出血を止める働きをしているので、少なくなると出血しやすくなります。よく見られるのは皮膚の 点状出血 ・紫斑(あざ)や鼻出血、歯肉出血などです。血小板減少がひどくなると眼底・脳出血、血尿、下血などが起こります。
7. この病気にはどのような治療法がありますか
A)原因をさけること
薬剤や化学物質が原因として疑われる場合はそれらをさける必要があります。ただし、実際には再生不良性貧血との因果関係がはっきりしている薬剤はごく少数であり、それらは既に販売が中止されています。
B)治療法の種類
治療法としては、1.免疫抑制療法、2.蛋白同化ステロイド療法、3.トロンボポエチン受容体作動薬(TPO-RA)、4.骨髄移植、5.支持療法があります。特発性でも二次性でも、いったん発症すると治療は同じです。
免疫抑制療法とは、造血幹細胞を傷害しているリンパ球を抑えて造血を回復させる治療法です。抗胸腺細胞グロブリン(英語の頭文字をとってATGとも呼ばれています)とシクロスポリンという薬が使われます。
蛋白同化ステロイドは腎臓に作用し、赤血球産生を刺激するエリスロポエチンというホルモンを出させるとともに、造血幹細胞に直接作用して増殖を促すと考えられています。
TPO-RAは造血幹細胞に直接作用して血液細胞を増やす薬です。巨核球にも作用し、血小板産生を増加させる働きもあります。TPO-RAには、飲み薬のエルトロンボパグと注射剤のロミプロスチムがあります。これらはATG+シクロスポリンによる免疫抑制療法時に最初から併用されることが多くなりましたが、免疫抑制療法後の再発・難治例に単独あるいは追加して投与されることもあります。
骨髄移植は、患者さんの骨髄細胞を他の人の正常な骨髄細胞と取り換える治療法です。HLAという白血球の型のあった兄弟姉妹あるいは骨髄バンクの骨髄提供者(ドナー)から骨髄細胞をもらい点滴します。最近では 臍帯血 移植も行われています。
C)重症度による治療法の違い
病気の程度(重症度)によって治療法が異なります。重症度(ステージ)は網赤血球、好中球、血小板の数と輸血を必要とするかどうかによって表1のように分けられます。
〔 表1 〕
表1 再生不良性貧血の重症度基準(平成29年度修正)
| stage 1 | 軽 症 | 下記以外の場合 |
| stage 2 | 中等症 | 下記の3項目のうち2項目以上を満たし、 好中球 1,000/μl未満 血小板 50,000/μl未満 網赤血球 60,000/μl未満 Stage 2-a 赤血球輸血を必要としないもの。 Stage 2-b 赤血球輸血を必要とするが、その頻度は毎月2単位未満のもの。 |
| stage 3 | やや重症 | 下記の3項目のうち2項目以上を満たし、定期的な赤血球輸血を必要とする 好中球 1,000/μl未満 血小板 50,000/μl未満 網赤血球 60,000/μl未満 |
| stage 4 | 重 症 | 下記の3項目のうち2項目以上を満たす 好中球 500/μl未満 血小板 20,000/μl未満 網赤血球 40,000/μl未満 |
| stage 5 | 最重症 | 好中球 200/μl未満に加えて、下記の2項目のうち1項目以上を満たす 血小板 20,000/μl未満 網赤血球 20,000/μl未満 |
注 定期的な赤血球輸血とは毎月2単位以上の輸血が必要なときをいう。
1.ステージ1および2aの治療
この重症度では日常生活に支障を来すことが少なく、また血球減少が自然に回復する例があることから、従来は無治療経過観察が勧められてきました。しかし、長期間かかって血球減少が進行した場合、その時点で治療を開始しても効果が得られにくいため、最近では、血球減少の程度が軽くてもシクロスポリンという免疫抑制薬を2~3ヵ月内服して効果があるかどうかをみることが勧められています。特に血小板減少から始まった汎血球減少では、シクロスポリンの効果が得られやすいことが知られています。
シクロスポリンは一日3.5mg/kg/日前後から開始します。通常は一日2回に分けて食後に内服しますが、内服後2時間時点での血中濃度が十分に上がらない場合は食前に内服することもあります。効果のある患者さんでは網赤血球という若い赤血球か血小板が1~2ヶ月以内に増加し始めます。副作用として腎障害、多毛、歯肉腫脹、手指振戦、高血圧、消化器症状などがあります。高度の腎障害以外はいずれも減量により軽快します。
シクロスポリンによって血小板や網赤血球の増加が見られなかった場合には、TPO-RAのエルトロンボパグやロミプロスチム、あるいは蛋白同化ステロイドのメテノロン酢酸エステルに変更あるいは併用されることがあります。なお、血球減少が進行し、輸血が必要となった場合には入院してATG療法を受ける必要があります。
エルトロンボパグは25mgから開始し、効果がなければ最大100mgまで増量可能です。主な副作用は肝機能障害ですが、減量や一時的な休薬で改善します。ロミプロスチムは週1回皮下注射します。10μg/kgから開始し、効果がなければ最大20μg/kgまで増量可能です。
メテノロン酢酸エステルは2~4錠/日を一日2回に分けて内服します。副作用には多毛、色素沈着、 嗄声 、無月経などの男性化作用と肝障害があります。男性化の副作用の多くは不可逆的であるため若年女性にとっては深刻です。若年女性に対して投与が必要な場合は5~10mg以下の少量で開始し、効果が乏しい場合には長期投与を避ける必要があります。
2.ステージ2b以上の治療
Stage 2b~5(赤血球輸血を必要とする中等症~最重症)の患者さんに対しては、ATGとシクロスポリンの併用療法か、白血球の型(HLA)の合う兄弟姉妹がいる場合には骨髄移植を行います。ATGは、ヒトの胸腺細胞でウマまたはウサギを免疫することによって得られた一種の血液製剤で、強力な免疫抑制作用があります。ATGを使用する際には、異種蛋白に対するアレルギー反応を抑えるためにメチルプレドニゾロンまたはプレドニゾロンという副腎皮質ステロイドが短期間併用されます。また、近年、造血幹細胞を直接刺激して造血を促す作用があるTPO-RA(エルトロンボパグまたはロミプロスチム)が免疫抑制療法時に併用されるようになり、治療成績の向上が期待されています。
40歳以上の患者さんでは移植後の生存率が低いため、免疫抑制療法が第一選択の治療法です。これによって約70%の患者さんが改善し輸血が不要となります。一方、免疫抑制療法の場合には改善したとしても再発や、骨髄 異形成 症候群・急性骨髄性白血病への移行などの問題があるため、40歳未満の患者さんでHLA一致同胞がいる場合は骨髄移植療法が勧められます。ただし、骨髄移植後の合併症による生活の質の低下や、TPO-RAの併用によって免疫抑制療法の治療成績が向上してきたことから、最近は若年患者さんであっても、まずは免疫抑制療法を行い、効果不十分の場合や再発がみられた場合などに同種移植を行うという方針も有力な選択肢と考えられるようになっています。
免疫抑制療法が無効の場合、エルトロンボパグやロミプロスチムが併用されていなければ追加します。それぞれ別のTPO-RAに変更されることもあります。これらも奏効せず、HLAが一致する血縁ドナーがいない場合、非血縁ドナーからの骨髄移植がもっとも有効な治療法です。ただし、非血縁ドナーからの移植では、血縁ドナーからの移植に比べて治療に関連した死亡のリスクが高いため、蛋白同化ステロイドのメテノロン酢酸エステルで経過をみることがあります。 保険適用 外ですが、別の蛋白同化ステロイドであるダナゾールが一部の患者さんに著効を示すため、他剤が無効の場合一度は試みる価値があります。また、初回のATG療法によってある程度の反応が得られた患者さんでは、ATGの再投与が効果を示すこともあります。
これらの治療が無効であり、定期的な輸血が必要な比較的若年(50歳未満)の患者さんに対しては非血縁ドナーからの骨髄移植が行われます。年齢が16歳未満の場合、非血縁ドナーからの移植であっても血縁ドナーからの移植後とほぼ同程度の高い(90%以上の)5年生存率が期待できます。一方、16歳以上の患者さんでは、非血縁ドナーからの移植後生存率は70%台に低下します。これは、移植された造血幹細胞の拒絶や移植片対宿主病(GVHD)などの合併症の頻度が非血縁ドナーからの移植後では高いためです。拒絶を防ぐためにこれまで用いられてきた抗がん剤や全身放射線照射は臓器に対する毒性が強いため、最近ではこれらの抗がん剤や全身放射線照射の量を大幅に減量し、その代わりにフルダラビンという免疫抑制作用の強い薬剤を使った毒性の低い移植療法が主に行われています。
D)支持療法
支持療法とは、病気の根本的な治療ではなく、その症状を改善し生命を維持するための治療のことです。
これには貧血に対する赤血球輸血、血小板減少に対する血小板輸血、白血球減少に対して白血球を増やす生物学的製剤の投与などあります。また、白血球減少に伴って敗血症や肺炎などの感染症が起これば抗菌薬や抗真菌薬・抗ウイルス薬で治療します。
貧血に対しては赤血球輸血を行います。自覚症状にもよりますが、一般にはヘモグロビン濃度が7g/dl以下にならないように、白血球が除去された赤血球製剤を輸血します。
血小板減少に対しては血小板輸血を行います。しかし、血小板数が少ないからといってすぐに血小板輸血を行うことはありません。鼻血、歯肉出血、下血、血尿、脳出血時などの出血傾向が著しい場合や、手術時、感染症を起こしている場合などに限って行います。その理由は、頻回に血小板輸血を行うと、血小板に対する抗体が体内に誘導されるため、血小板を輸血しても血小板が増えなくなるからです。抗体ができた場合には、HLAという「白血球の型」があった血小板を輸血する必要があります。
好中球減少が著しかったり、そのために重症感染症を起こしたりしている場合は顆粒球コロニ一刺激因子(granulocyte colony-stimulating factor: G-CSF)という好中球を増やす生物学的製剤を使います。これによって好中球が増え、感染症が克服されることが期待できます。しかし、好中球数が極端に少ない場合にはG-CSFを投与しても好中球が増えないこともあります。
8. この病気はどういう経過をたどるのですか
発症後早期に的確に治療された場合には、70%以上の患者さんが輸血不要となるまで改善します。ただ、G-CSFを投与しても好中球が0のままで全く増えない 劇症 例では、早期に骨髄移植を行わなければ感染症のため死亡する確率が高いのが現状です。一部の重症例や、発症後長期間を経過した患者さんは免疫抑制療法に反応しないため、定期的な赤血球・血小板輸血が必要になります。赤血球輸血が度重なると糖尿病・心不全・肝障害などの鉄過剰症の症状が徐々に進行します。
このような輸血による鉄過剰症に対しては、デフェラシロクスという経口の除鉄薬が用いられます。これによって鉄過剰症による臓器障害を改善することができます。
免疫抑制療法により改善した再生不良性貧血患者さんの約5%は骨髄異形成症候群や急性骨髄性白血病などの悪性疾患に移行するとされています。特に7番染色体の欠失がある例の 予後 は非常に悪いことが知られています。このため、血球減少が改善したのちも定期的に血液検査を受け、異常がみられた場合には骨髄染色体検査を受ける必要があります。また、診断時に発作性夜間血色素尿症(paroxysmal nocturnal hemoglobinuria: PNH)でみられるGPIアンカー膜蛋白欠失血球(PNH型血球)が検出された例の5〜10%がPNHに移行します。
9. この病気は日常生活でどのような注意が必要ですか
通常は普段通りの生活を送れますが、血球減少の程度によっては制約を受けることがあります。立ちくらみ・息切れ・動悸などが見られた場合は赤血球輸血が必要となります。白血球、なかでも好中球減少が高度になると肺炎や敗血症などの細菌感染症を合併しやすくなりますので、日頃から手洗いやうがいを励行し、感染予防に努めましょう。また、血小板減少が高度になると出血が止まりにくくなりますので、けが等には気をつけましょう。また、抜歯を受ける場合には歯科医に血小板が少ないことを伝えましょう。
10. 次の病名はこの病気の別名又はこの病気に含まれる、あるいは深く関連する病名です。 ただし、これらの病気(病名)であっても医療費助成の対象とならないこともありますので、主治医に相談してください。
特発性再生不良性貧血
11. この病気に関する資料・関連リンク
再生不良性貧血 診療の参照ガイド(令和4年度改訂版)
http://zoketsushogaihan.umin.jp/file/2022/AA_final20230801.pdf
再生不良性貧血 令和5年度治療指針改訂版
http://zoketsushogaihan.umin.jp/file/2023/AA_2023_fig.pdf
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧
