心室中隔欠損を伴わない肺動脈閉鎖症(指定難病213)
1. 「心室中隔欠損を伴わない肺動脈閉鎖症」とはどのような病気ですか
肺動脈閉鎖症とは肺動脈弁及びその上下で肺動脈が閉鎖している状態です。心室中隔欠損がある場合と無い場合がありますが、本症は無い状態です。別名を純型肺動脈閉鎖症と呼びます。右室が小さいことが多いです。(この場合、右室低形成症候群と呼ぶことがあります)。三尖弁も小さかったり、開きが悪い弁であったりすることがあります。身体から右房に還ってきた血液の一部は右室に流れ込みますが、右室の出口が無いので、血液は肺動脈へ行けずにまた右房へもどってきます。このため、生存には右心房と左心房の間に穴が開いていること、すなわち心房間交通があることが必須で、この心房間交通を通って右房血は左房へ迂回します。また、酸素をもらうための肺への血流は、大動脈から動脈管を通って肺動脈に流れるしか通路はありません。一部の方には右室と冠動脈が交通している類洞交通を認めることがあります。類洞交通を伴っている方は、冠動脈が 狭窄 していたり、時には途中で途絶していることがあり、その場合、冠動脈血流は高い右室圧に依存しているため治療が難しくなることがあります。治療は、右室の大きさ、三尖弁形態等の情報から適切な方針を選択する必要があります。治療に際しての死亡や、治療待機中の突然死もある疾患で、経過の予測が困難な場合があります。右室、左室を使った2心室修復が可能な場合には比較的経過は良好ですが、フォンタン手術が施行された場合にはフォンタン手術にともなう遠隔期合併症(フォンタン術後症候群)が発生する可能性があります。
2. この病気の患者さんはどのくらいいるのですか
出生約8,000-10,000人に1人の割合で発症します。本症ではその他の心疾患や心臓以外の疾患の合併は少ないです。
3. この病気はどのような人に多いのですか
先天性 の心疾患で生まれつきのものです。環境因子や遺伝因子など多因子の関与が指摘されていますが、現時点では発症しやすい特定のものはわかっていません。
4. この病気の原因はわかっているのですか
生まれつきの疾患で、心臓の発生初期の発生過程で肺動脈が閉鎖したことが原因です。
5. この病気は遺伝するのですか
遺伝するかは不明ですが多因子が関与していて、一親等の家族内での再発率は約2%と報告されています。
6. 血液の流れはどうなっていますか?
右心房に還ってきた血液は、右室に多少入りますが、三尖弁逆流で右房に戻ります。右房の血液はすべて、左心房へ流れます(図1左)。生存には心房間交通が必須です。また、生後の肺血流は動脈管に依存して、大動脈から動脈管を通って肺動脈に流れます。右室と冠動脈が交通している類洞交通を認めることがあり、なかには冠動脈血流が高い右室圧に依存していることがあります(図1右)。その場合には、突然死があったりして経過が悪いことがあります。
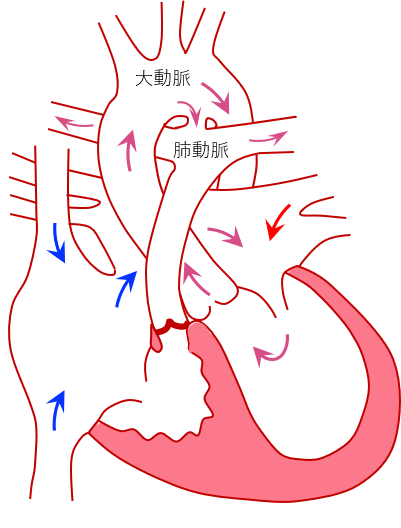
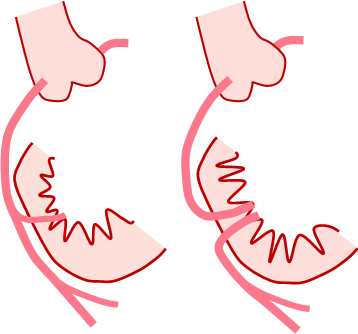
図1:左図、心室中隔欠損を伴わない肺動脈閉鎖
右図、冠動脈右室類洞交通、通常の類動交通(左)と右室依存性冠循環(文献7から改編引用)
7. この病気ではどのような症状がおきますか
生後まもなくから チアノーゼ が出現します。動脈管の自然閉鎖に伴い、酸素をもらうための肺血流が減少するとともにチアノーゼが増強し、治療なしでは死亡します。生後すぐに、動脈管を開いておく為に、プロスタグランジンE1の点滴を行う必要があります。その後生後1−2週で、治療を行う必要があります。
8. どうやって診断するのですか?
まず医師が診察します。心臓の雑音を聴いたり、脈を診たりします。胸部X線、心電図をとり、心臓エコー検査をします。専門医が診れば、断層心エコー検査で診断がつきます。診断や治療のために心臓カテーテル検査をすることがあります。
9. この病気にはどのような治療法がありますか
内科的治療と外科的治療を組みあわせて行います。内科、外科、看護師、医療スタッフのチーム医療が必要な疾患です。
【内科的治療】
生直後はプロスタグランジンE1にて動脈管関存を維持します。まれに心房間交通が不良で心不全が高度な場合に心房中隔裂開術(BAS)が実施されることがあります。本症は右室の解剖で治療方針が異なります。一般的に右室は小さいことがほとんどです。右室は小さいものの流入部、洞部、流出路がそろっていて、肺動脈弁が膜様弁性閉鎖で、将来右室の大きさが正常化する可能性がある場合には、カテーテルにより、弁穿通術を施行し、その後肺動脈弁をバルーン拡大します。ただし、純型肺動脈弁閉鎖症に対するバルーン拡大術は技術的に難しく、合併症の頻度も高いです。本疾患のバルーン拡大術は経験のある循環器小児科医によっておこなわれるべきです。また、冠動脈と右室が交通している状態(類洞交通)と右室依存性冠循環が存在すれば、カテーテルによる弁穿通術の適応そのものの判断が難しく、弁穿通術を実施しても肺動脈弁拡大はできません。
本症では右心室が小さいほど治療が難しく、また右室の出口(漏斗部)が筋肉で閉鎖している場合には カテーテル治療 は不可能です。右室がある程度の大きさがあっても右室が硬い場合があり、その場合は右室流出路を拡げても流入障害は残り、右室に血液が入りにくい状態が続きます。その際には、プロスタグランジンE1の点滴を続けるか、外科的に体肺動脈短絡術を施行するか、動脈管にステントを留置するかして、肺動脈血流を維持します。
カテーテル治療の成功率は、50-100%と様々です。成功率やカテーテル治療後の経過は、右室の大きさや右室の硬さ、三尖弁逆流の程度に左右されます。カテーテルで治療をしても、プロスタグランジンE1の中止の為に数週要することもありますし、最終的に外科的体肺動脈短絡術の併設が必要になることもあります。カテーテル治療時に右室の穿孔、術後感染症なども起こりえます。カテーテル治療の合併症で死亡することもあります。
カテーテル治療が効を奏し右心室が成長できた症例では、小児期—成人期に、残存している心房間交通をカテーテル的に閉鎖して2心室治療を完成できる例もあります。
【外科的治療】
プロスタグランジンE1による動脈管開存維持が長期にわたる場合で、カテーテル治療が選択できない場合には、新生児期または乳児期早期に体肺動脈短絡術が必要になることが多いですが、右室が比較的大きい場合は外科的に右室流出路拡大術が行われることもあります(その場合には、右室と左室の2心室を使った修復となります)。
最終的に、右心室の成長とその後の能力によって、2心室修復かフォンタン型手術が行われます。フォンタン型手術は、1歳以降に行われます。右室が小さくて、将来の右室成長が見込めない場合や、右室流出路が筋性閉鎖の場合には、フォンタン手術をめざします。フォンタン手術の前に、生後6-10ヶ月頃に、上大静脈と肺動脈を 吻合 するグレン手術を施行することが多いです。体肺動脈短絡術、グレン手術、フォンタン手術、それぞれに死亡が発生する可能性があります。右室と冠動脈が交通している類洞交通を認める場合は、フォンタン型手術後にも冠動脈血流が障害を受けて突然死することがあります。
10. この病気はどういう経過をたどるのですか
2心室修復できても成人期に肺動脈弁閉鎖不全のため、右室が逆に拡大して負荷がかかることがあります。三尖弁閉鎖不全のために右室の負荷がかかることがあります。右室の負荷は、左室の負荷をもたらすことがあります。
一方、フォンタン手術後には、術後10年以上経過してから心不全、不整脈、うっ血肝、血栓などの合併症が発生することがあります。心不全があれば、内服治療、日常生活上の療養、運動制限、就労上の職業選択などが必要になってきます。生涯にわたって、定期受診が必要で、いろいろな療養が必要な疾患です。
11. この病気は日常生活でどのような注意が必要ですか
これまでに受けた治療によって異なります。心不全があれば、運動制限や過労を避けるという注意が必要です。
12. 重症度の違いはあるのですか?
心不全の程度によって重症度を決定します。以下のNYHA機能分類II度以上が難病の対象となります。
NYHA(New York Heart Association)分類
|
Ⅰ度 |
心疾患はあるが身体活動に制限はない。 |
|
Ⅱ度 |
軽度から中等度の身体活動の制限がある。安静時または軽 労作時 には無症状。 |
|
Ⅲ度 |
高度の身体活動の制限がある。安静時には無症状。 |
|
Ⅳ度 |
心疾患のためいかなる身体活動も制限される。 |
13. 成人期に必要な検査はありますか?
心エコー、心臓カテーテル検査、心臓CT,MRIなどが必要なことがあります。不整脈がある場合には、ホルター心電図、場合により心臓カテーテル検査で不整脈電気生理検査が必要になることもあります。
14. 次の病名はこの病気の別名又はこの病気に含まれる、あるいは深く関連する病名です。 ただし、これらの病気(病名)であっても医療費助成の対象とならないこともありますので、主治医に相談してください。
該当する病名はありません。
15. この病気に関する資料・関連リンク
① 小児・成育循環器学(改訂第2版).日本小児循環器学会編集. 診断と治療社, 2024.
② 日本成人先天性心疾患学会ホームページ総合・連携認定施設一覧
https://www.jsachd.org/specialist/list-facility/
③ 成人先天性心疾患診療ガイドライン(2025年改訂版)日本循環器学会.
https://www.j-circ.or.jp/cms/wp-content/uploads/2025/03/JCS2025_Yamagishi.pdf
④ 先天性心疾患術後遠隔期の管理・侵襲的治療に関するガイドライン(2022年改訂版)日本循環器学会.
https://www.j-circ.or.jp/cms/wp-content/uploads/2022/03/JCS2022_Ohuchi_Kawada.pdf
⑤ 先天性心疾患,心臓大血管の構造的疾患(structural heart disease)に対するカテーテル治療のガイドライン(2021年改訂版)日本循環器学会.
https://www.j-circ.or.jp/cms/wp-content/uploads/2021/03/JCS2021_Sakamoto_Kawamura.pdf
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧
| 研究班名 | 先天性心疾患を主体とする小児期発症の心血管難治性疾患の救命率の向上、円滑な移行医療、成人期以降の予後改善を目指した総合的研究班 研究班名簿 |
|---|---|
| 情報更新日 | 令和7年12月(名簿更新:令和7年6月) |