クッシング病(下垂体性ACTH分泌亢進症)(指定難病75)
※こちらの内容は以下の難病共通になります。
下垂体性ADH分泌異常症(指定難病72)
下垂体性TSH分泌亢進症(指定難病73)
下垂体性PRL分泌亢進症(指定難病74)
クッシング病(指定難病75)
下垂体性ゴナドトロピン分泌亢進症(指定難病76)
下垂体性成長ホルモン分泌亢進症(指定難病77)
下垂体前葉機能低下症(指定難病78)
○ 概要
1.概要
下垂体から分泌されるADH、ACTH、TSH、GH、LH、FSH、PRLの単独ないし複数のホルモン分泌障害あるいは分泌亢進により、主として末梢ホルモン欠乏あるいは過剰による多彩な症状を呈する疾患である。病因は、下垂体自体の障害と、下垂体ホルモンの分泌を制御する視床下部の障害及び両者を連結する下垂体茎部の障害に分類される。実際は障害部位が複数の領域にまたがっていることも多い。
全ての前葉ホルモン分泌が障害されているものを汎下垂体機能低下症、複数のホルモンが種々の程度に障害されているものを複合型下垂体機能低下症と呼ぶ。また、単一のホルモンのみが欠損するものは、単独欠損症と呼ばれる。一方、分泌亢進は通常単独のホルモンのみとなる。
2.原因
汎ないし部分型下垂体機能低下症では、脳・下垂体領域の器質的疾患、特に腫瘍(下垂体腫瘍、頭蓋咽頭腫、胚細胞腫瘍など)、炎症性疾患(肉芽腫性疾患としてサルコイドーシス、IgG4関連疾患など、自己免疫性炎症性疾患としてリンパ球性下垂体炎など)、外傷・手術によるものが最も多い。分娩時大出血に伴う下垂体梗塞(シーハン症候群)の頻度は低下している。一方、単独欠損症はGHやACTHに多く、前者では出産時の児のトラブル(骨盤位分娩など)が、後者では自己免疫機序の関与が示唆されている。さらに抗PIT-1下垂体炎(抗PIT-1抗体症候群)など自己免疫で複合型の下垂体機能低下症をきたすこともある。まれに遺伝子異常に起因する例があり、POU1F1(PIT1; TSH、GH、PRL複合欠損)、PROP1(TSH、GH、PRL、LH、FSH複合欠損)、TPIT(ACTH)、GH1、GHRHR(GH)などが知られている。カルマン(Kallmann)症候群の原因遺伝子であるANOS1(KAL1)などの異常はLH、FSH欠損による先天性性腺機能低下症の原因となる。近年、頭部外傷、くも膜下出血後、小児がん経験者においても下垂体機能低下症を認めることが報告されている。
また、分泌亢進症に関しては、腺腫、上位の視床下部における調節機能異常などが挙げられる。
3.症状
欠損あるいは過剰となるホルモンの種類により多彩な症状を呈する。
4.治療法
基礎疾患に対する治療
原因となっている腫瘍性ないし炎症性疾患が存在する場合は、正確な診断のもとに、各々の疾患に対し、手術や薬物療法、放射線療法などの適切な治療法を選択する。
ホルモン欠乏に対する治療
下垂体機能低下症に対しては、欠乏するホルモンの種類や程度に応じたホルモン補充療法が行われる。下垂体ホルモンはペプチドないし糖蛋白ホルモンのため、経口で投与しても無効である。このため、通常、各ホルモンの制御下にある末梢ホルモンを投与する。GHやFSHのように、遺伝子組み換えホルモン等を注射で投与する場合もある。
以下に、ホルモンごとの補充療法の概略を示す。
- ADH分泌不全(中枢性尿崩症):デスモプレシンの点鼻薬あるいは口腔内崩壊錠での補充を行う。
- ACTH分泌不全:通常ヒドロコルチゾン15~20mg/日を補充する。感染症、発熱、外傷などのストレス時は2~3倍に増量する。
- TSH分泌不全:ACTH分泌不全と合併する場合は、ヒドロコルチゾン補充開始後に甲状腺ホルモン製剤の投与を開始する。通常少量から開始し、2~4週間ごとに徐々に増量、末梢血甲状腺ホルモン値がFT4基準範囲上限、FT3基準範囲となる量を維持量とする。
- GH分泌不全:小児に対しては早期からGH注射を開始し、最終身長の正常化を目標とする。成人に対しては、重症GH分泌不全症であることをGHRP2試験やインスリン低血糖試験などの機能試験で確認の上、比較的少量からGHの自己注射を開始し、症状と血中IGF-I値を目安として維持量を決定する。
- LH、FSH分泌不全:男性では男性機能の維持を目的としてエナント酸テストステロンデポ剤の注射による補充(2~4週に1回)を、女性では無月経の程度によりプロゲストーゲン剤(ホルムストルーム療法)やエストロゲン剤・プロゲストーゲン剤併用(カウフマン療法)を行う。一方、妊孕性獲得を目的とする男性ではhCG-hMG(FSH)療法を、挙児希望を目的とする女性では排卵誘発療法(第1度無月経ではクロミフェン療法、第2度無月経ではhCG-hMG(FSH)療法やLHRH間欠投与法)を行う。
- プロラクチン分泌不全:補充療法は行われない。
分泌亢進症に対する治療
前述した基礎疾患の治療と並行して、あるいは治療後にもホルモン過剰による症状が残存した場合には、以下の治療を行う。薬物療法が不十分な場合には定位放射線療法が必要なことがある。
- ADH分泌亢進症(SIADH):水制限。ADH-V2受容体拮抗薬(トルバプタン)の使用。
- TSH分泌亢進症:ソマトスタチンアナログ製剤(ランレオチド)の使用。
- PRL分泌亢進症:ドパミン作動薬(カベルゴリン、ブロモクリプチン又はテルグリド)の使用。
- ACTH分泌亢進症:ステロイド合成酵素阻害薬(メチラポン、オシロドロスタット、トリロスタン)、ミトタン、パシレオチド、カベルゴリン(保険適用外)の使用。
- LH、FSH分泌亢進症:LH-RH誘導体の使用。またアンドロゲン拮抗薬もゴナドトロピン分泌抑制作用を有するため使用される。
- GH分泌亢進症:ソマトスタチン誘導体(オクトレオチド、ランレオチド、パシレオチド)、GH受容体拮抗薬(ペグビソマント)やドパミン作動薬[ブロモクリプチン、カベルゴリン(保険適用外)]を使用する。
GH以外のホルモン補充療法(副腎皮質ステロイド、甲状腺ホルモン)が適切に行われていても、生命予後が悪化することが疫学的調査により確認されている。一方、GH補充療法及び性ホルモン補充療法が生命予後に及ぼす効果に関しては、未だ一定の見解は確立されていないが、QOL及び合併症の改善効果は明らかであり、現時点では、患者のQOL及び合併症の改善効果を期待して一部の患者に行われている。
分泌亢進症について、GH分泌亢進症ではGH、IGF-I高値の持続が生命予後悪化と関連する。また、ACTH分泌亢進症では、コルチゾール過剰により感染症や心血管合併症を含めた合併症の増加により生命予後不良である。
○ 要件の判定に必要な事項
1.患者数(令和元年度医療受給者証保持者数)
28,100人
2.発病の機構
不明
3.効果的な治療方法
未確立
4.長期の療養
必要
5.診断基準
あり
6.重症度分類
研究班作成の重症度分類を用いる。
○ 情報提供元
「間脳下垂体機能障害における診療ガイドライン作成に関する研究班」
研究代表者 名古屋大学大学院医学系研究科 糖尿病・内分泌内科学 教授 有馬 寛
72 下垂体性ADH分泌異常症
<診断基準>
A.バソプレシン分泌低下症(中枢性尿崩症)
Definiteを対象とする。
1.主要項目
(1)主症候
①口渇
②多飲
③多尿
(2)検査所見
①尿量は成人においては1日3,000 ml以上又は40 ml/kg以上、小児においては2,000 ml/m2以上。
②尿浸透圧は300 mOsm/kg以下。
③高張食塩水負荷試験におけるバソプレシン分泌の低下: 5%高張食塩水負荷(0.05 ml/kg/minで120分間点滴投与)時に、血漿浸透圧(血清ナトリウム濃度)高値においても分泌の低下を認める(注1)。
④水制限試験(飲水制限後、3%の体重減少又は6.5時間で終了)においても尿浸透圧は300 mOsm/kgを超えない。
⑤バソプレシン負荷試験[バソプレシン(ピトレシン注射液®)5単位皮下注後30分ごとに2時間採尿]で尿量は減少し、尿浸透圧は300 mOsm/kg以上に上昇する(注2)。
(3)鑑別診断
多尿を来す中枢性尿崩症以外の疾患として次のものを除外する。
①心因性多飲症:高張食塩水負荷試験で血漿バソプレシン濃度の上昇を認め、水制限試験で尿浸透圧の上昇を認める。
②腎性尿崩症:家族性(バソプレシン V2受容体遺伝子変異又はアクアポリン2遺伝子変異)と続発性[腎疾患や電解質異常(低カリウム血症・高カルシウム血症)、薬剤(リチウム製剤など)に起因するもの]に分類される。バソプレシン負荷試験で尿量の減少と尿浸透圧の上昇を認めない。
2.参考事項
(1)血清ナトリウム濃度は正常域の上限か、あるいは上限をやや上回ることが多い。
(2)MRI T1強調画像において下垂体後葉輝度の低下を認める(注3)。
3.診断のカテゴリー
Definite 1: 1の(1)の全てを満たし、1の(2)の①から③の全てを満たし、1の(3)の鑑別疾患を除外したもの。
Definite 2: 1の(1)の全てを満たし、1の(2)の①,②,④,⑤の全てを満たし、1の(3)の鑑別疾患を除外したもの。
[病型分類]
中枢性尿崩症の診断が下されたら下記の病型分類をすることが必要である。
1. 特発性中枢性尿崩症:画像上で器質的異常を視床下部-下垂体系に認めないもの。
2. 続発性中枢性尿崩症:画像上で器質的異常を視床下部-下垂体系に認めるもの。
3. 家族性中枢性尿崩症:原則として常染色体顕性遺伝(優性遺伝)形式を示し、家族内に同様の疾患患者があるもの。
(注1)血清ナトリウム濃度と血漿バソプレシン濃度の回帰直線において傾きが0.1未満または血清ナトリウム濃度が149 mEq/Lの時の推定血漿バソプレシン濃度が1.0 pg/ml未満(https://kannoukasuitai.jp/academic/cdi/index.html)
(注2)本試験は水制限試験後に行う。
(注3)高齢者では中枢性尿崩症でなくても低下することがある。
B.バソプレシン分泌過剰症(SIADH)
Definiteを対象とする。
1.主要項目
(1)主症状
脱水の所見(口腔粘膜の乾燥や皮膚ツルゴールの低下など)を認めない。
(2)検査所見
①血清ナトリウム濃度は135 mEq/lを下回る。
②血漿浸透圧は280 mOsm/kgを下回る。
③低ナトリウム血症、低浸透圧血症にもかかわらず、血漿バソプレシン濃度が抑制されていない。
④尿浸透圧は100 mOsm/kgを上回る。
⑤尿中ナトリウム濃度は20 mEq/l以上である。
⑥腎機能正常。
⑦副腎皮質機能正常。
2.参考事項
(1)倦怠感、食欲低下、意識障害などの低ナトリウム血症の症状を呈することがある。
(2)血漿レニン活性は5 ng/ml/h以下であることが多い。
(3)血清尿酸値は5 mg/dl以下であることが多い。
(4)水分摂取を制限すると脱水が進行することなく低ナトリウム血症が改善する。
3.鑑別診断
低ナトリウム血症を来す次のものを除外する。
(1)細胞外液量の過剰な低ナトリウム血症:心不全、肝硬変の腹水貯留時、ネフローゼ症候群
(2)ナトリウム漏出が著明な細胞外液量の減少する低ナトリウム血症:原発性副腎皮質機能低下症、塩類喪失性腎症、中枢性塩類喪失症候群、下痢、嘔吐、利尿剤の使用
(3)細胞外液量のほぼ正常な低ナトリウム血症:続発性副腎皮質機能低下症(下垂体前葉機能低下症)
(4)異所性バソプレシン産生腫瘍
4.診断のカテゴリー
Definite:1の(1)を満たし、1の(2)の全てを満たし、3の鑑別疾患を除外したもの。
<重症度分類>
中等症以上を対象とする。
バソプレシン分泌低下症(中枢性尿崩症)
軽症: 中等症、重症以外
中等症: 成人においては1日3,000 ml以上又は40 ml/kg以上、小児においては2,000 ml/m2以上の尿量を認めるもの
重症: 渇感障害を伴うもの
※血清ナトリウム濃度が施設基準値上限を超えても渇感の訴えがない場合に渇感障害ありと判断する。
バソプレシン分泌過剰症(SIADH)
軽症: 血清ナトリウム濃度 130 mEq/l以上135 mEq/l未満
中等症: 血清ナトリウム濃度 125 mEq/l以上130 mEq/l未満
重症: 血清ナトリウム濃度 125 mEq/l未満
73 下垂体性TSH分泌亢進症
<診断基準>
Definite、Probableを対象とする。
1.主要項目
(1)主要症候
①甲状腺中毒症状(動悸、頻脈、発汗増加、体重減少)を認める(注1)。
②びまん性甲状腺腫大を認める。
③下垂体腺腫による症状(頭痛・視野障害)を認める。
(2)検査所見
①血中甲状腺ホルモン(遊離T4)が高値にもかかわらず、血中TSHは用いた検査キットにおける健常者の年齢・性別基準値と比して正常値~軽度高値を示す(Syndrome of Inappropriate Secretion of TSH ; SITSH)。
②画像診断で下垂体腺腫を認める。
③摘出した下垂体腺腫組織の免疫組織学的検索によりTSHβないしはTSH染色性を認める。
2.参考事項
(1)TRH試験により血中TSHは無~低反応を示す(頂値のTSHは前値の2倍以下となる)例が多い(注2)。
(2)他の下垂体ホルモンの分泌異常を伴い、それぞれの過剰ホルモンによる症候を示すことがある。
(3)腫瘍圧排による他の下垂体ホルモンの分泌低下症候を呈することがある。
(4)稀であるが異所性TSH産生腫瘍がある。
(5)見かけ上のSITSHとして、家族性異常アルブミン性高サイロキシン血症、抗T4抗体や抗T3抗体による甲状腺ホルモンの高値、抗マウスIgG抗体などの異種抗体による甲状腺ホルモンやTSHの高値があり、注意が必要である。また、アミオダロンなどヨウ素を含有する薬剤で甲状腺ホルモンが高値でもTSHが測定されることがある。
3.鑑別診断
甲状腺ホルモン不応症(甲状腺ホルモン受容体β の遺伝子診断が役立つ。)
4.診断のカテゴリー
Definite:1の(1)のうち1項目以上を満たし、1の(2)の全てを満たし、3の鑑別疾患を除外したもの
Probable:1の(1)のうち1項目以上を満たし、1の(2)の①及び②を満たし、3の鑑別疾患を除外したもの
(注1)中毒症状はごく軽微なものから中等症が多い。
(注2)少数例では反応を認める。
<重症度分類>
重症を対象とする。
軽症: 重症以外
重症: 血中FT3又はFT4が上昇し、かつ甲状腺中毒症状を認める。
※施設基準値の基準範囲を上回る場合を上昇とする。
※※甲状腺中毒症状:
動悸、頻脈、発汗増加、体重減少
74 下垂体性PRL分泌亢進症
<診断基準>
Definiteを対象とする。
1.主要項目
(1)主症候
①女性:月経不順・無月経、不妊、乳汁分泌のうち1項目以上
②男性:性欲低下、インポテンス、女性化乳房、乳汁分泌のうち1項目以上
③男女共通:頭痛、視力視野障害 (器質的視床下部・下垂体病変による症状) のうち1項目以上
(2)検査所見
血中PRLの上昇 (注1)
2.鑑別診断
薬剤服用によるPRL分泌過剰、原発性甲状腺機能低下症、視床下部・下垂体茎病変、先端巨大症(PRL同時産生)、マクロプロラクチン血症、慢性腎不全、胸壁疾患、異所性PRL産生腫瘍
3.診断のカテゴリー
Definite:1の(1)の①から③のうち1項目以上を満たし、1の(2)を満たし、2の鑑別疾患を除外したもの
(注1)血中PRLは睡眠、ストレス、性交や運動などに影響されるため、複数回測定して、いずれも施設基準値以上であることを確認する。マクロプロラクチノーマにおけるPRLの免疫測定においてフック効果(過剰量のPRLが、添加した抗体の結合能を妨げ、見かけ上PRL値が低くなること)に注意すること。
<重症度分類>
重症を対象とする。
軽症: 重症以外
重症: 血中PRL上昇かつ主症候あり
※血中PRL値は複数回測定し、施設基準値の基準範囲を上回る場合を上昇とする。
※※主症候は①から③のうちいずれかを満たす場合。
①女性:月経不順・無月経、不妊、乳汁分泌のうち1項目以上
②男性:性欲低下、インポテンス、女性化乳房、乳汁分泌のうち1項目以上
③男女共通:頭痛、視力視野障害 (器質的視床下部・下垂体病変による症状) のうち1項目以上
75 クッシング病
<診断基準>
Definiteを対象とする。
1.主要項目
(1)主症候
①特異的症候(注1)
(ア)満月様顔貌
(イ)中心性肥満又は水牛様脂肪沈着
(ウ)皮膚の伸展性赤紫色皮膚線条(幅1cm以上)
(エ)皮膚の菲薄化及び皮下溢血
(オ)近位筋萎縮による筋力低下
(カ)小児における肥満を伴った成長遅延
②非特異的症候
(ア)高血圧
(イ)月経異常
(ウ)座瘡(にきび)
(エ)多毛
(オ)浮腫
(カ)耐糖能異常
(キ)骨粗鬆症
(ク)色素沈着
(ケ)精神障害
(2)検査所見
①血中ACTHとコルチゾール(同時測定)が高値~正常を示す(注2)。
②尿中遊離コルチゾールが高値を示す(注3)。
上記の①、②を満たす場合、ACTHの自律性分泌を証明する目的で、(3)のスクリーニング検査を行う。
(3)スクリーニング検査
①一晩少量デキサメタゾン抑制試験:前日深夜に少量(0.5 mg)のデキサメタゾンを内服した翌朝(8~10時)の血中コルチゾール値が抑制されない(注4)。
②血中コルチゾール日内変動:深夜睡眠時の血中コルチゾール値が5 µg/dl以上を示す(注5)。
①、②を満たす場合、ACTH依存性クッシング症候群がより確からしいと考える。次に、異所性ACTH症候群との鑑別を目的に確定診断検査を行う。
(4)確定診断検査
①CRH試験:ヒトCRH(100 µg)静注後の血中ACTH頂値が前値の1.5倍以上に増加する(注6)。
②一晩大量デキサメタゾン抑制試験:前日深夜に大量(8 mg)のデキサメタゾンを内服した翌朝(8~10時)の血中コルチゾール値が前値の半分以下に抑制される(注7)。
③画像検査:MRI検査による下垂体腫瘍の存在(注8)。
④選択的下錐体静脈洞血サンプリング(注9):血中ACTH値の中枢・末梢比(C/P比)が2以上(CRH刺激後は3以上)(注10)。
2.診断のカテゴリー
Definite 1:(1)の①の1項目以上を満たし、(1)の②の1項目以上を満たし、(2)の全てを満たし、(3)の全てを満たし、(4)の①、②、③の全てを満たすもの。
Definite 2:(1)の①の1項目以上を満たし、(1)の②の1項目以上を満たし、(2)の全てを満たし、(3)の全てを満たし、(4)の①、②、④の全てを満たすもの。
Possible:(1)の①、②の中から1項目以上を満たし、(2)の全てを満たし、(3)の全てを満たすもの。
(注1)サブクリニカルクッシング病では、これら特徴所見を欠く。下垂体偶発腫瘍として発見されることが多い。
(注2)採血は早朝(8〜10時)に、約30分間の安静の後に行う。ACTHが抑制されていないことが副腎性クッシング症候群との鑑別において重要である。コルチゾール値に関しては、約10%の測定誤差を考慮して判断する。コルチゾール結合グロブリン(CBG)欠損(低下)症の患者では、血中コルチゾールが比較的低値になるので注意を要する。
(注3)原則として24時間蓄尿した尿検体で測定する。施設基準に従うが、一般に70 µg/日以上で高値と考えられる。ほとんどの顕性クッシング病では100 µg/日以上となる。
(注4)一晩少量デキサメタゾン抑制試験では従来1~2 mgのデキサメタゾンが用いられていたが、一部のクッシング病患者においてコルチゾールの抑制(偽陰性)を認めることから、スクリーニング検査としての感度を上げる目的で、0.5 mgの少量が採用されている。血中コルチゾール 3 µg/dl以上でサブクリニカルクッシング病を、5 µg/dl以上でクッシング病を疑う。血中コルチゾールが充分抑制された場合は、ACTH・コルチゾール系の機能亢進はないと判断できる。服用している薬物、特にCYP3A4を誘導するものは、デキサメタゾンの代謝を促進するため偽陽性となりやすい(例:抗菌剤リファンピシン、抗てんかん薬カルバマゼピン・フェニトイン、血糖降下薬ピオグリタゾンなど)。米国内分泌学会ガイドラインでは1 mgデキサメタゾン法が用いられ、血中コルチゾールカットオフ値は1.8 µg/dlとなっている。
(注5)周期性を呈する場合があり、可能な限り複数日に測定して高値を確認する。唾液コルチゾールの測定は有用であるが、本邦での標準的測定法が統一されておらず、基準値が確定していない。
(注6)DDAVP(4 µg)静注後の血中ACTH値が前値の1.5倍以上を示すこともクッシング病の診断に有用である。ただし、DDAVPは検査薬として保険適用外である。
(注7)著明な高コルチゾール血症の場合、大量(8 mg)デキサメタゾン抑制試験では、血中コルチゾールが1/2未満に抑制されない例もあるので、注意を要する。
(注8)微小腺腫の描出には、3テスラのMRIで診断することを推奨し、各MRI装置の高感度検出法を用いる。ただしその場合、まれではあるが小さな偶発腫(非責任病巣)が描出される可能性を念頭に置く必要がある。
(注9)下垂体MRIにおいて下垂体腫瘍を認めない場合は必ず行う。
(注10)血中ACTH値の中枢・末梢比(C/P比)が2未満(CRH刺激後は3未満)なら異所性ACTH症候群の可能性が高い。なお、本邦では海綿静脈洞血サンプリングも行われている。その場合、血中ACTH値のC/P比が3以上(CRH刺激後は5以上)ならクッシング病の可能性が高い。いずれのサンプリング方法でも定義を満たさない場合には、同時に測定したPRL値による補正値を参考とする。
<重症度分類>
重症を対象とする。
軽症: 重症以外
重症: 血中ACTHとコルチゾール(同時測定)のいずれかが高値で、かつ主症候の①、②の中から1項目以上を満たすもの
※主症候
①特異的症候
(ア)満月様顔貌
(イ)中心性肥満又は水牛様脂肪沈着
(ウ)皮膚の伸展性赤紫色皮膚線条(幅1cm以上)
(エ)皮膚の菲薄化及び皮下溢血
(オ)近位筋萎縮による筋力低下
(カ)小児における肥満を伴った成長遅延
②非特異的症候
(ア)高血圧
(イ)月経異常
(ウ)座瘡(にきび)
(エ)多毛
(オ)浮腫
(カ)耐糖能異常
(キ)骨粗鬆症
(ク)色素沈着
(ケ)精神障害
※※施設基準値の基準範囲を上回る場合を高値とする。
76 下垂体性ゴナドトロピン分泌亢進症
<診断基準>
中枢性思春期早発症と下垂体ゴナドトロピン産生腫瘍を対象とする。
A.中枢性思春期早発症
Definiteを対象とする。
1.主要項目
(1)主症候
①男児の主症候
1)9歳未満で精巣、陰茎、陰嚢の明らかな発育が起こる。
2)10歳未満で陰毛発生をみる。
3)11歳未満で腋毛、ひげの発生や声変わりをみる。
②女児の主症候
1)7歳6ヶ月未満で乳房発育が起こる。
2)8歳未満で陰毛発生、又は小陰唇色素沈着等の外陰部成熟、あるいは腋毛発生が起こる。
3)10歳6ヶ月未満で初経をみる。
(2)副症候 発育途上で次の所見をみる(注1)。
①身長促進現象:身長が標準身長の2.0SD以上。又は年間成長速度が標準値の1.5SD以上。
②骨成熟促進現象:骨年齢-暦年齢≧2歳6ヶ月を満たす場合。
又は暦年齢5歳未満は骨年齢/暦年齢≧1.6を満たす場合。
③骨年齢/身長年齢≧1.5を満たす場合。
(3)検査所見
下垂体性ゴナドトロピン分泌亢進と性ステロイドホルモン分泌亢進の両者が明らかに認められる(注2)。
2.鑑別診断(注3)
副腎性アンドロゲン過剰分泌状態(未治療の先天性副腎皮質過形成(注4)、副腎腫瘍など)、性ステロイドホルモン分泌性の性腺腫瘍、McCune-Albright 症候群、テストトキシコーシス、hCG産生腫瘍、性ステロイドホルモン(蛋白同化ステロイドを含む)や性腺刺激ホルモン(LHRH、hCG、hMG、rFSHを含む)の長期投与中[注射、内服、外用(注5)]、性ステロイドホルモン含有量の多い食品の大量長期摂取中の全てを否定する。
3.参考所見
中枢性思春期早発症を来す、特定の責任遺伝子の変異(GPR54、KISS-1、MKRN3、DLK1)が報告されている。
4.診断のカテゴリー
Definite 1:(1)の①又は②のうち2項目以上を満たし、(3)を満たし、2の鑑別疾患を除外したもの。
Definite 2:(1)の①又は②のうち1項目以上を満たし、(2)の1項目以上を満たし、(3)を満たし、2の鑑別疾患を除外したもの。
Probable:(1)において年齢基準を1歳高くした条件で、Definiteの基準に該当するもの。
[病型分類]
中枢性思春期早発症が診断されたら、脳の器質的疾患の有無を画像診断などで検査し、器質性、遺伝子異常に起因する、特発性の病型分類をする。
(注1)発病初期には、必ずしもこのような所見を認めるとは限らない。
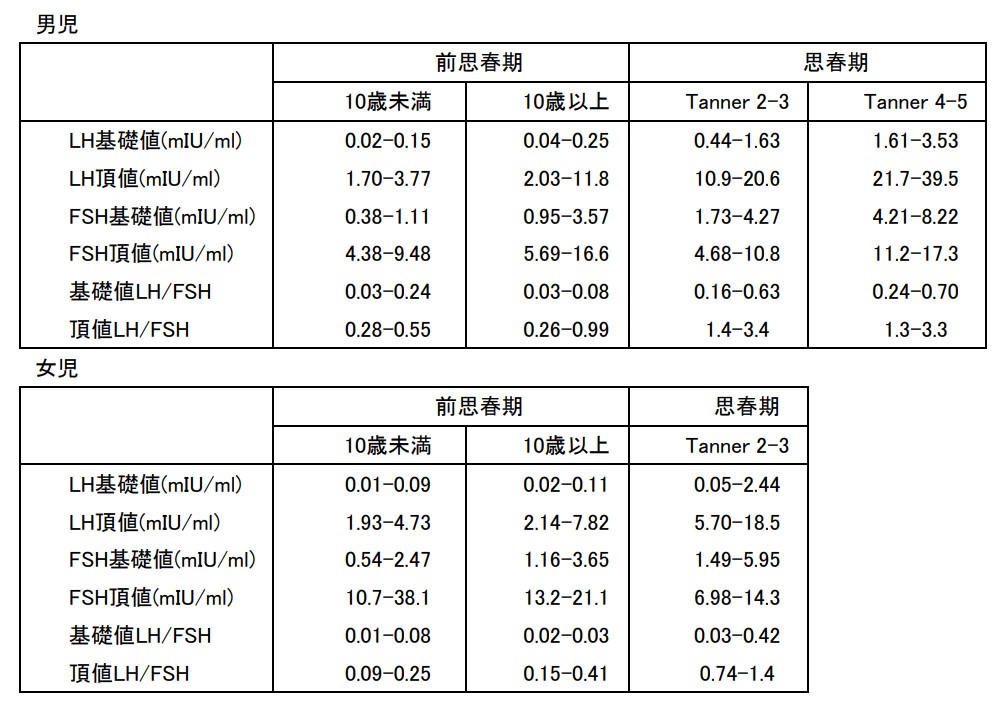
(注2)各施設における思春期の正常値を基準として判定する。なお、基準値のない施設においては下記の別表1に示す血清ゴナドトロピン基準値を参考にする。
(注3)除外規定に示すような状態や疾患が現在は存在しないが、過去に存在した場合には中枢性思春期早発症をきたしやすいので注意する。
(注4)先天性副腎皮質過形成の未治療例でも、年齢によっては中枢性思春期早発症をすでに併発している場合もある。
(注5)湿疹用軟膏や養毛剤等の化粧品にも性ステロイドホルモン含有のものがあるので注意する。
(別表1)
B.下垂体ゴナドトロピン産生腫瘍
Definiteを対象とする。
1.主要項目
(1)主症候
①小児:性ホルモン分泌亢進症候、思春期早発症のうち1項目以上
②成人男性:女性化乳房、精巣腫大、性腺機能異常のうち1項目以上
③閉経期前の成人女性:月経異常、不妊、乳汁分泌、卵巣過剰刺激症候群(閉経後には症状は顕性化しない)のうち1項目以上
(2)検査所見
①画像診断で視床下部や下垂体に腫瘍性病変を認める。
②ゴナドトロピン(LH又はFSH)分泌過剰を認める(注1)。
(3)病理所見
腫瘍性病変において、免疫組織化学的にゴナドトロピン陽性所見を認める(注2)。
(4)参考所見
下垂体ゴナドトロピン産生腫瘍では、血中FSHは高値、血中LHは低値~正常値を示すことが多い。
(5)鑑別診断
下記の疾患を除外する。
原発性性腺機能低下に基づく反応性ゴナドトロピン分泌過剰
多嚢胞性卵巣症候群
薬剤による卵巣刺激症候群
2.診断のカテゴリー
Definite:(1)のいずれかを満たし、(2)の全てを満たし、(3)を満たし、(5)の鑑別疾患を除外したもの。
Probable:(1)のいずれかを満たし、(2)の全てを満たし、(5)の鑑別疾患を除外したもの。
(注1)施設基準値の基準範囲を上回る場合を分泌過剰とする。
(注2)転写因子SF-1、FSHもしくはLHのβ -サブユニット、又はα -サブユニット陽性所見も参考とする。
<重症度分類>
重症を対象とする。
軽症: 重症以外
重症: 以下のいずれかを満たす
視床下部腫瘍(胚細胞腫や奇形腫又は過誤腫)によるGnRH産生
ゴナドトロピン産生下垂体腺腫
77 下垂体性成長ホルモン分泌亢進症
<診断基準>
Definiteを対象とする。
1.主要項目
(1)主症候(注1)
①手足の容積の増大
②先端巨大症様顔貌(眉弓部の膨隆、鼻・口唇の肥大、下顎の突出など)
③巨大舌
(2)検査所見
①成長ホルモン(GH)分泌の過剰。
血中GH値がブドウ糖75 g経口投与で正常域まで抑制されない(注2)。
②血中IGF-1(ソマトメジンC)の高値(注3)。
③MRI又はCTで下垂体腺腫の所見を認める(注4)。
2.参考事項
副症候及び検査所見
(1)発汗過多
(2)頭痛
(3)視力・視野障害
(4)月経異常
(5)睡眠時無呼吸症候群
(6)耐糖能異常
(7)高血圧
(8)不正咬合
(9)変形性関節症、手根管症候群
(10)頭蓋骨及び手足の単純X線の異常(注5)
3.診断のカテゴリー
Definite:1の(1)の1項目以上を満たし、1の(2)の全てを満たすもの
(注1)発病初期例や非典型例では症候が顕著でない場合がある。
(注2)正常域とは血中GH底値0.4 ng/mL(現在のGH測定キットはリコンビナントGHに準拠した標準品を用いている。キットによりGH値が異なるため、成長科学協会のキット毎の補正式で補正したGH値で判定する)未満である。糖尿病、肝疾患、腎疾患、甲状腺機能亢進症、褐色細胞腫、低栄養状態、思春期・青年期では血中GH値が正常域まで抑制されないことがある。また、本症では血中GH値がTRHやLHRH刺激で増加(奇異性上昇)することや、ブロモクリプチンなどのドパミン作動薬で血中GH値が増加しないことがある。
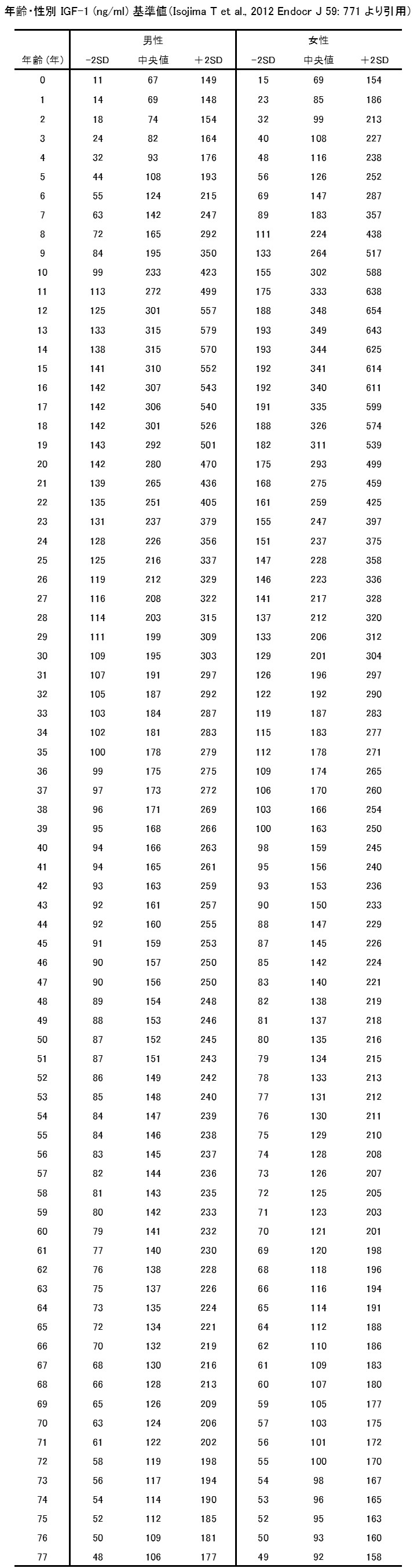
(注3)健常者の年齢・性別基準値を参照し+2.0 SD以上を高値とする(附表)。栄養障害、肝疾患、腎疾患、甲状腺機能低下症、コントロール不良の糖尿病などが合併すると血中IGF-1が高値を示さないことがある。
(注4)明らかな下垂体腺腫所見を認めないときや、ごく稀にGHRH産生腫瘍や異所性GH産生腫瘍の場合がある。
(注5)頭蓋骨単純X線でトルコ鞍の拡大及び破壊、副鼻腔の拡大、外後頭隆起の突出、下顎角の開大と下顎の突出など、手X線で手指末節骨の花キャベツ様肥大変形、足X線で足底部軟部組織厚heel padの増大(22mm以上)を認める。
(附)ブドウ糖負荷でGHが正常域に抑制される場合や、臨床症候が軽微な場合でも、IGF-1が高値の症例は、画像検査を行い総合的に診断する。
(附表)
<重症度分類>
重症を対象とする。
軽症: 重症以外
重症: 以下のいずれかを満たす
1. 血中IGF-1濃度SDスコア +2.0以上
2. 臨床的活動性を示す症候あるいは合併症を2項目以上認める
※ 臨床的活動性を示す症候及び合併症
(1)発汗過多
(2)頭痛
(3)視力・視野障害
(4)月経異常
(5)睡眠時無呼吸症候群
(6)耐糖能異常
(7)高血圧
(8)不正咬合
(9)変形性関節症、手根管症候群
(10)頭蓋骨及び手足の単純X線の異常
78 下垂体前葉機能低下症
<診断基準>
以下のAからEに示す各ホルモンの分泌低下症のいずれかの診断基準を満たす「Definite」を対象とする。
A.ゴナドトロピン分泌低下症
1.主要項目
(1)主症候
①二次性徴の欠如(男子15歳以上、女子14歳以上)または二次性徴の進行停止
②月経異常(無月経、無排卵周期症、又は稀発月経)
③性欲低下、勃起障害、不妊
④陰毛・腋毛の脱落、性器萎縮、乳房萎縮
(2)検査所見
①血中ゴナドトロピン(LH、FSH)は高値ではない。
②ゴナドトロピン分泌刺激検査(LHRH、クロミフェン、又はエストロゲン負荷)に対して血中ゴナドトロピンは低反応ないし無反応(注1)。
③血中、尿中性ステロイドホルモン(エストロゲン又はテストステロン)の低値。
2.参考所見
小陰茎、停留精巣、尿道下裂、類宦官体型、無嗅症(Kallmann症候群)、頭蓋内器質性疾患の合併ないし既往歴、治療歴又は分娩時の大量出血の既往がある場合がある。また、Kallmann症候群ではMRIにて嗅球無形成又は低形成を認めることが多い。ゴナドトロピン負荷に対して性ホルモン分泌増加反応を認めることが多いが、先天性では反応が低下することもある。
3.除外規定
ゴナドトロピン分泌を低下させる薬剤投与や、高度肥満・神経性やせ症を除く。
4.診断のカテゴリー
Definite:
1.1の(1)の1項目以上を満たし、1の(2)の全てを満たし、3の除外規定を満たすもの。
2.Kallmann症候群の基準を満たすもの(注2)。
(注1)視床下部性ゴナドトロピン分泌低下症の場合は、LHRHの連続投与後に正常反応を示すことがある。
(注2)Kallmann症候群ではゴナドトロピン分泌低下症に加えて、2.参考所見の身体所見、及び原因遺伝子の変異を認めることがある。
B.副腎皮質刺激ホルモン(ACTH)分泌低下症
1.主要項目
(1)主症候
①易疲労感、脱力感
②食欲不振、体重減少
③消化器症状(悪心、嘔吐、便秘、下痢、腹痛)
④血圧低下
⑤精神障害(無気力、嗜眠、不安、性格変化)
⑥発熱
⑦低血糖症状
⑧関節痛
(2)検査所見
①血中コルチゾールの正常低値~低値(注1)
②尿中遊離コルチゾール排泄量の低下
③血中ACTHは高値ではない(注2)。
④ACTH分泌刺激試験[CRH試験(100 µg静注)(注3)、インスリン低血糖試験(注4)]に対して、血中ACTH及びコルチゾールは低反応ないし無反応を示す(注5)。
⑤迅速ACTH試験(コートロシン® 250 mg静注)に対して血中コルチゾールは低反応を示すことが多い。ただし、ACTH-Z試験(コートロシンZ® 500 mg、3日間筋注)に対しては増加反応がある。
2.除外規定
ACTH分泌を低下させる薬剤投与を除く。特にグルココルチコイド(注射薬、内服薬、外用薬、吸入薬、点眼薬、関節内注入薬など)については十分病歴を確認する。
3.診断のカテゴリー
Definite:1の(1)の1項目以上を満たし、1の(2)の①から④の全てを満たし、2の除外規定を満たすもの(注6)。
(注1)血中コルチゾール値に関しては、約10%の測定誤差を考慮して判断する。
(注2)血中ACTHは10 pg/ml以下の低値の場合が多いが、一部の症例では血中ACTHは正常ないし軽度高値を示す。生物活性の乏しいACTHが分泌されている可能性がある。CRH負荷前後の血中コルチゾールの増加率は、原発性副腎機能低下症を除外できれば、生物活性の乏しいACTHが分泌されている可能性の鑑別に参考になる。
(注3)血中コルチゾール反応が18 µg/dl未満で、反応不良を疑う。CRH受容体異常によって、血中ACTHの低値と分泌刺激試験での血中ACTHの低反応が認められることがある。
(注4)原則として、血糖値45 mg/dl以下となった場合を有効刺激とする。インスリン感受性亢進のため、インスリン投与量を場合によっては、通常(0.1 U/kg 静注)から半分(0.05 U/kg 静注)にする。低血糖ストレスによって嘔吐、腹痛、ショック症状を伴う急性副腎機能不全に陥ることがあるので、注意深く観察する。血中コルチゾール反応が18 µg/dl未満で、反応不良を疑う。
(注5)視床下部性ACTH分泌低下症の場合は、CRHの1回投与でACTHは正常~過大反応を示すことがあるが、コルチゾールは低反応を示す。またCRH連続投与ではACTHとコルチゾールは正常反応を回復する。
(注6)1の(2)の⑤を満たす場合はより確実である。
(附)ACTH分泌低下症の原因として、下垂体及び近傍の器質性疾患や炎症性疾患に加え、近年では免疫チェックポイント阻害薬によるACTH分泌低下症が増加している。免疫チェックポイント阻害薬使用の際はACTH分泌低下症に伴う副腎不全に十分な注意が必要である。
C.甲状腺刺激ホルモン(TSH)分泌低下症
1.主要項目
(1)主症候(注1)
①耐寒性の低下
②不活発
③皮膚乾燥
④徐脈
⑤脱毛
⑥発育障害
(2)検査所見
①血中甲状腺ホルモン(特に遊離T4)の低値(注2)。
②血中TSHは低値~軽度高値(注3)。
③画像検査で間脳下垂体に器質性疾患を認める。あるいは、頭蓋内器質性疾患の合併、既往歴、治療歴、又は周産期異常の既往歴を有する。
④TRH試験(200~500 µg)に対する血中TSH(注4)
1) 低反応又は無反応
2) 遷延又は遅延反応
を示す(注5)。
2.除外規定
TSH分泌を低下させる薬剤投与を除く。
非甲状腺疾患(nonthyroidal illness、low T3症候群)を除外する(注2)。
3.診断のカテゴリー
Definite 1: 1の(1)の1項目以上を満たし、1の(2)の①、②、③を満たし、2の除外規定を満たすもの。
Definite 2: 1の(1)の1項目以上を満たし、1の(2)の①、②を満たし、1の(2)の④の1)、2)のいずれかを満たし、2の除外規定を満たすもの。
Probable: 1の(2)の①及び②を満たすもの。
(注1)ほとんど症状を認めない症例も多い。
(注2)血中遊離T3が低値、遊離T4が正常の場合には、nonthyroidal illness(low T3症候群)が疑われるが、さらに重症例では遊離T4、TSHも低値となる。
(注3)間脳下垂体腫瘍による中枢性甲状腺機能低下症では、血中TSHは基準値内を示すことが多い。少数例では軽度高値を示すこともある。生物活性の乏しいTSHが分泌されている可能性がある。TRH試験後の血中T3増加率(120分後)は、原発性甲状腺機能低下症を除外できていれば、生物学的活性の乏しいTSHが分泌されている可能性の鑑別に参考となる。
(注4)腺腫が大きい場合下垂体卒中の危険性があることを説明する必要がある。
(注5)視床下部性の場合は、TRHの1回又は連続投与で正常反応を示すことがある。また、TRH受容体異常によって、血中TSHの低値とTRH試験での低反応が認められることがある。
D.成長ホルモン(GH)分泌不全症
D-1.小児(GH分泌不全性低身長症)
1.主要項目
(1)主症候
①成長障害があること。
通常は、身体のつりあいはとれていて、身長は標準身長(注1)の-2.0SD以下、あるいは身長が基準範囲であっても、成長速度が2年以上にわたって標準値(注2)の-1.5SD以下であること。但し、頭蓋内器質性疾患(注3)や他の下垂体ホルモン分泌不全がある場合は、成長速度の観察期間は2年未満でもよい(注4)。
②乳幼児で、低身長を認めない場合であっても、成長ホルモン分泌不全が原因と考えられる症候性低血糖がある場合。
③頭蓋内器質性疾患(注3)や他の下垂体ホルモン分泌不全がある場合。
(2)検査所見
成長ホルモン(GH)分泌刺激試験(注5)として、インスリン負荷、アルギニン負荷、L-DOPA負荷、クロニジン負荷、グルカゴン負荷又はGHRP-2負荷試験を行い、下記の値が得られること(注6、注7):インスリン負荷、アルギニン負荷、L-DOPA負荷、クロニジン負荷、又はグルカゴン負荷試験において、原則として負荷前及び負荷後120分間(グルカゴン負荷では180分間)にわたり、30分毎に測定した血清(血漿)中GH濃度の頂値が6 ng/ml以下であること。GHRP-2負荷試験で、負荷前及び負荷後60分にわたり、15分ごとに測定した血清(血漿)GH頂値が16 ng/ml以下であること。
2.参考所見
1.明らかな周産期障害がある。
2.24時間あるいは夜間入眠後3〜4時間にわたって20分毎に測定した血清(血漿)GH濃度の平均値が正常値に比べ低値である。
3.血清(血漿)IGF-1値が正常値に比べ低値である。
4.骨年齢(注8)が暦年齢の80%以下である。
3.除外規定
GH分泌を低下させる薬剤投与を除く。
4.診断のカテゴリー
Definite:
1.1の(1)の①を満たし、1の(2)の2種類以上の分泌刺激試験において検査所見を満たし、3の除外規定を満たすもの。
2.1の(1)の②を満たし、1の(2)の1種類の分泌刺激試験において検査所見を満たし、3の除外規定を満たすもの。
3. 1の(1)の①及び③を満たし、1の(2)の1種類の分泌刺激試験において検査所見を満たし、3の除外規定を満たすもの。
Possible:
1.1の(1)の①又は②を満たし、2の参考所見の4項目のうち3項目以上を満たし、3の除外規定を満たすもの。
2.1の(1)の①を満たし、(2)の1種類の分泌刺激試験において検査所見を満たし、2の参考所見のうち2項目を満たし、3の除外規定を満たすもの。
3.1の(1)の①及び③を満たし、2の参考所見のうち2項目以上を満たし、3の除外規定を満たすもの。
[病型分類]
成長ホルモン分泌不全性低身長症は、分泌不全の程度により次のように分類する。
重症: 主症候が(1)の①を満たし、かつ(2)の2種以上の分泌刺激試験におけるGH頂値が全て3 ng/ml以下(GHRP-2負荷試験では10 ng/ml以下)のもの。
又は、主症候が(1)の②又は、(1)の①と③を満たし、かつ(2)の1種類の分泌刺激試験におけるGH頂値が3 ng/ml以下(GHRP-2負荷試験では10 ng/ml以下)のもの。
中等症: 「重症成長ホルモン分泌不全性低身長症」を除く成長ホルモン分泌不全性低身長症のうち、全てのGH頂値が6 ng/ml以下(GHRP-2負荷試験では16 ng/ml以下)のもの。
軽症(注9):成長ホルモン分泌不全性低身長症のうち、「重症成長ホルモン分泌不全性低身長症」と「中等症成長ホルモン分泌不全性低身長症」を除いたもの。
注意事項
(注1)横断的資料に基づく日本人小児の性別・年齢別平均身長と標準偏差値を用いること。
(注2)縦断的資料に基づく日本人小児の性別・年齢別標準成長率と標準偏差値を用いること。ただし、男児11歳以上、女児9歳以上では暦年齢を骨年齢に置き換えて判読すること。
(注3)頭蓋部の照射治療歴、頭蓋内の器質的障害、あるいは画像検査の異常所見(下垂体低形成、細いか見えない下垂体柄、偽後葉)が認められ、それらにより視床下部-下垂体機能障害が生じたと判断(診断)された場合。
(注4)6か月~1年間の成長速度が標準値(注2)の−1.5SD以下で経過していることを目安とする。
(注5)正常者でも偽性低反応を示すことがあるので、確診のためには通常2種以上の分泌刺激試験を必要とする。但し、乳幼児で頻回の症候性低血糖発作のため、早急に成長ホルモン治療が必要と判断される場合等では、この限りでない。
(注6)次のような状態においては、成長ホルモン分泌が低反応を示すことがあるので、下記の対応をおこなった上で判定する。
□甲状腺機能低下症:甲状腺ホルモンによる適切な補充療法中に検査する。
□中枢性尿崩症:DDAVPによる治療中に検査する。
□成長ホルモン分泌に影響を与える薬物(副腎皮質ホルモンなど)投与中:可能な限り投薬を中止して検査する。
□慢性的精神抑圧状態(愛情遮断症候群など):環境改善などの原因除去後に検査する。
□肥満:体重をコントロール後に検査する。
(注7)現在のGH測定キットはリコンビナントGHに準拠した標準品を用いている。キットによりGH値が異なるため、成長科学協会のキット毎の補正式で補正したGH値で判定する。
(注8)Tanner-Whitehouse-2(TW2)法に基づいた日本人標準骨年齢を用いることが望ましいが、Greulich & Pyle法、TW2原法又はCASMAS(Computer Aided Skeletal Maturity Assessment System)法でもよい。
(注9)諸外国では、非GH分泌不全性低身長症として扱う場合もある。
(附1)診断名は、1993年改訂前は下垂体性小人症。ICD-10では、下垂体性低身長又は成長ホルモン欠損症となっている。
(附2)遺伝性成長ホルモン分泌不全症(type IA、IB、type IIなど)は、家族歴有り、早期からの著明な低身長(-3SD以下)、GHRH負荷試験を含むGH分泌刺激試験で、GH値の著明な低反応、血中IGF-1、IGFBP-3値の著明な低値などを示す。遺伝子診断により確定診断される。
(附3)新生児・乳児早期には、分泌刺激試験の頂値が6 ng/ml(GHRP-2負荷試験では 16 ng/ml)を超えていても、成長ホルモン分泌不全を否定できない。
(附4)成長ホルモン分泌不全性低身長症のうちで、とくに(1)主症候が③を満たす重症例を中心にして、その後に成人成長ホルモン分泌不全症と診断される場合があるので、思春期以降の適切な時期に成長ホルモン分泌能及び臨床所見を再評価することが望ましい。
D-2.成人(成人GH分泌不全症)
1.主要項目
I.主症候及び既往歴
1.小児期発症では成長障害を伴う(注1)。
2.頭蓋内器質性疾患の合併ないし既往歴、治療歴(注2)又は周産期異常の既往がある。
II.検査所見
1.GH分泌刺激試験として、インスリン負荷、アルギニン負荷、グルカゴン負荷又はGHRP-2負荷を行い(注3)、下記の値が得られること(注4、注5):
1) インスリン負荷、アルギニン負荷又はグルカゴン負荷において、負荷前及び負荷後120分間(グルカゴン負荷では180分間)にわたり、30分ごとに測定した血清GHの頂値が3 ng/ml以下である(注4、注5)。
2) GHRP-2負荷において、負荷前及び負荷後60分にわたり、15分ごとに測定した血清GH頂値が9 ng/ml以下である(注4、注5、注6)。
2.GHを含めて複数の下垂体ホルモンの分泌低下がある(注7)。
III.参考所見
1.血清(血漿)IGF-1値が年齢及び性を考慮した基準値に比べ低値である(注8)。
2.除外規定
GH分泌を低下させる薬剤投与を除く。
3.診断のカテゴリー
成人成長ホルモン分泌不全症(「Definite」)
1.1のIのいずれかを満たし、IIの1の2種類以上のGH分泌刺激試験において基準を満たし、2の除外規定を満たすもの。
2.1のIの2を満たし、1のIIの2を満たし、IIの1の1種類のGH分泌刺激試験において基準を満たし、2の除外規定を満たすもの。
[病型分類]
重症成人成長ホルモン分泌不全症:
成人成長ホルモン分泌不全症のうち、下記を満たすもの。
1.Iの1又は2を満たし、かつIIの1で2種類以上のGH分泌刺激試験における血清GHの頂値が1.8 ng/ml以下(GHRP-2負荷試験では9 ng/ml以下)のもの。
2.Iの2及びIIの2を満たし、かつIIの1で1種類のGH分泌刺激試験における血清GHの頂値が1.8 ng/ml以下(GHRP-2負荷試験では9 ng/ml以下)のもの。
重症以外の成人成長ホルモン分泌不全症:
成人成長ホルモン分泌不全症の診断基準に適合するもので、重症成人成長ホルモン分泌不全症以外のもの。
注意事項
(附1)易疲労感、スタミナ低下、集中力低下、気力低下、うつ状態、性欲低下などの自覚症状及び生活の質(QOL)の低下をきたし、皮膚の乾燥と菲薄化、体毛の柔軟化、ウェスト/ヒップ比の増加を認めることが多い。
(附2)検査所見として、体脂肪(内臓脂肪)の増加、除脂肪体重の減少、筋肉量減少、骨塩量減少、脂質代謝異常、耐糖能異常、脂肪肝(注9)を認める。
(附3)本診断基準は原則として18歳以上で用いるが、18歳未満であってもトランジション期には本疾患の病態はすでに始まっているため、適切な時期に評価を検討する。
(附4)小児期にGH分泌不全性低身長症と診断されてGH投与による治療歴があるものでも、成人においてGH分泌刺激試験に正常な反応を示すことがあるので再度検査が必要である。
(注1)適切なGH補充療法後や頭蓋咽頭腫の一部(growth without GHと呼ばれる)では成長障害を認めないことがある。また、性腺機能低下症の存在、それに対する治療の影響も考慮する。
(注2)頭蓋内の器質性疾患、頭部の外傷歴、手術及び放射線治療歴、あるいは画像検査において視床下部下垂体系の異常所見が認められ、それらにより視床下部下垂体機能障害の合併が強く示唆された場合。
(注3)重症成人GH分泌不全症が疑われる場合は、インスリン負荷試験又はGHRP-2負荷試験をまず試みる。インスリン負荷試験は虚血性心疾患や痙攣発作を持つ患者では禁忌である。追加検査としてアルギニン負荷あるいはグルカゴン負荷試験を行う。クロニジン負荷、L-DOPA負荷は偽性低反応を示すことがあり、GHRH負荷試験は視床下部障害や放射線療法後に偽性反応を示すことがあるため診断基準には含まれていない。
(注4)現在のGH測定キットはリコンビナントGHに準拠した標準品を用いている。キットによりGH値が異なるため、成長科学協会のキットごとの補正式で補正したGH値で判定する。
(注5)次のような状態においては、GH分泌刺激試験において低反応を示すことがあるので注意を必要とする。
1. 甲状腺機能低下症:甲状腺ホルモンによる適切な補充療法中に検査する。
2. 中枢性尿崩症:DDAVPによる治療中に検査する。
3. 成長ホルモン分泌に影響を与える下記のような薬剤投与中:可能な限り投薬中止して検査する。
薬理量の糖質コルチコイド、α -遮断薬、β -刺激薬、抗ドパミン作動薬、抗うつ薬、抗精神病薬、抗コリン作動薬、抗セロトニン作動薬、抗エストロゲン薬
4. 高齢者、肥満者(アルギニン負荷、グルカゴン負荷試験の場合)、中枢神経疾患やうつ病に罹患した患者
(注6)重症型以外の成人GH分泌不全症を診断できるGHRP-2負荷試験の血清(血漿)GH基準値はまだ定まっていない。
(注7)器質性疾患による複数の下垂体前葉ホルモン分泌障害を認める場合には、下垂体炎など自己免疫機序によるものを除いて、ほとんどの場合GH分泌が障害されている。
(注8)栄養障害、肝障害、コントロール不良な糖尿病、甲状腺機能低下症など他の原因による血中濃度の低下がありうる。
(注9)単純性脂肪肝だけではなく、非アルコール性脂肪肝炎、肝硬変の合併にも注意が必要である。
E.プロラクチン(PRL)分泌低下症
1.主要項目
(1)主症候
産褥期の乳汁分泌低下
(2)検査所見
①血中PRL基礎値の低下(注1)
②TRH負荷試験
TRH負荷(200~500µg静注)に対する血中PRLの反応性の低下又は欠如を認める(注2)。
2.除外規定
PRL分泌を低下させる薬剤投与を除く。
3.診断のカテゴリー
Definite:1の(1)を満たし、1の(2)の全てを満たし、2の除外規定を満たすもの。
(注1)複数回測定し、いずれも施設基準値を下回る場合に低値とする。
(注2)視床下部性下垂体機能低下症では、血中PRLは正常ないし高値を示す。下垂体腫瘍患者にTRH負荷試験を施行する場合、下垂体卒中を引き起こすことがあるので、その施行の可否に関して患者毎に判断する必要がある。
<重症度分類>
重症を対象とする。
軽症: 重症以外
重症: 以下のいずれかを満たす
間脳下垂体腫瘍などの器質的疾患に伴うもの
先天異常に伴うもの
複合型下垂体ホルモン分泌不全症又は汎下垂体機能低下症
重症の成長ホルモン分泌不全症
ACTH単独欠損症、ゴナドトロピン単独欠損症
※診断基準及び重症度分類の適応における留意事項
1.病名診断に用いる臨床症状、検査所見等に関して、診断基準上に特段の規定がない場合には、いずれの時期のものを用いても差し支えない(ただし、当該疾病の経過を示す臨床症状等であって、確認可能なものに限る。)。
2.治療開始後における重症度分類については、適切な医学的管理の下で治療が行われている状態であって、直近6か月間で最も悪い状態を医師が判断することとする。
3.なお、症状の程度が上記の重症度分類等で一定以上に該当しない者であるが、高額な医療を継続することが必要なものについては、医療費助成の対象とする。
- 日本内分泌学会 間脳下垂体機能障害と先天性腎性尿崩症および関連疾患の診療ガイドライン2023年版(厚生労働省科学研究費補助金 難治性疾患等政策研究事業.間脳下垂体機能障害に関する調査研究班)
https://www.jstage.jst.go.jp/article/endocrine/99/S.July/99_1/_pdf/-char/ja
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧
| 研究班名 | 間脳下垂体機能障害に関する調査研究班 研究班名簿 |
|---|---|
| 情報更新日 | 令和6年4月(名簿更新:令和7年6月) |
