総動脈幹遺残症(指定難病207)
○ 概要
1.概要
大きな心室中隔欠損を有し、左右両心室から単一の総動脈幹に血液を駆出することで、大動脈、肺動脈及び冠動脈に血液を供給する先天性心疾患である。肺高血圧を伴う肺血流増多と、総動脈幹弁形成不全による弁逆流により、出生後ただちに強い心不全症状を呈することが多い。
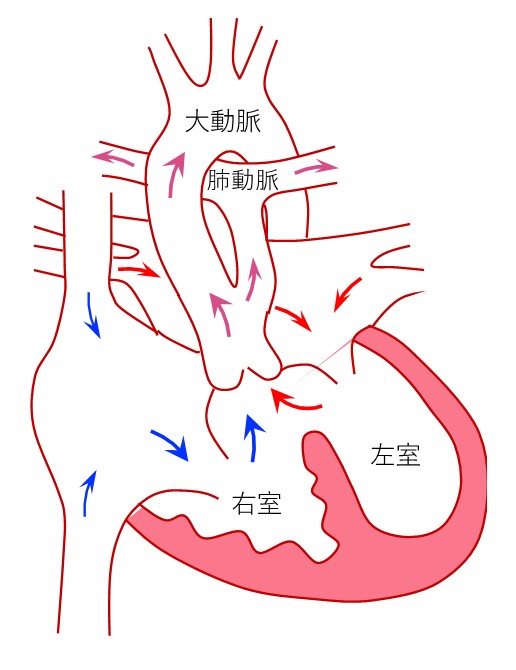
図1:総動脈幹遺残症
2.原因
発病機構の詳細は明らかではない。本症では、円錐動脈幹隆起のらせん分割に関与する心臓神経堤細胞の機能異常により、円錐動脈幹隆起が形成されないか、又は発達が不十分で癒合できず、大動脈と肺動脈が分離されないで一本の総動脈幹として遺残することにより発症すると考えられている。原因となる特定の遺伝子は明らかではない。22q11.2欠失症候群での合併頻度が高く、TBX1遺伝子の関与が示唆されている。
3.症状
新生児期又は乳児期早期から、多呼吸、陥没呼吸、哺乳障害、体重増加不良など、重篤な心不全症状で発症する。肺血流が多いために、チアノーゼには気づかれない症例もある。重症度は肺血流量と総動脈幹弁の逆流程度に依存する。
4.治療法
【内科的治療】
新生児期には利尿薬などの薬物による心不全治療を行うが、時間とともに肺血管抵抗が低下すると肺血流量は増加し、心不全コントロールは困難となる。
【外科的治療】
基本的には新生児期後期から乳児期早期に、心内修復手術として、心室内血流転換と右室-肺動脈間に弁付き導管を増設するRastelli手術を施行する。低出生体重児や他にリスク因子を持つ症例では、姑息手術として肺動脈絞扼術を施行することもある。総動脈幹弁の形態異常が強い症例では弁形成、弁置換手術、ホモグラフトによる大血管再建術も施行される。
5.予後
手術を施行しない自然歴は極めて不良であり、新生児から乳児期早期の心内修復術が必要である。新生児期の死亡例は多く、姑息手術後の死亡例も少なくない。Rastelli手術を行った後も、総動脈幹弁の狭窄及び閉鎖不全の遺残や導管狭窄及び閉鎖不全の続発により、再手術を繰り返すことが多い。全般的に、予後不良の疾患である。
○ 要件の判定に必要な事項
1. 患者数(令和元年度医療受給者証保持者数)
100人未満
2. 発病の機構
不明
3. 効果的な治療方法
手術療法も含め根治療法は確立されていない。
4. 長期の療養
必要
5. 診断基準
あり(学会作成の診断基準あり。)
6. 重症度分類
NYHA心機能分類II度以上を対象とする。
○ 情報提供元
日本小児循環器学会、日本成人先天性心疾患学会、日本循環器学会
厚生労働科学研究費補助金(難治性疾患政策研究事業)
「先天性心疾患を主体とする小児期発症の心血管難治性疾患の救命率の向上と生涯にわたるQOL改善のための総合的研究」研究班
<診断基準>
Definiteを対象とする。
A:心エコー検査
1. 総動脈幹は大きな心室中隔欠損の上で、両心室に騎乗する。
2. 肺動脈は総動脈幹から主肺動脈又は左右肺動脈が別々に分枝する。
3. 総動脈幹弁は症例により2弁~6弁からなり、様々な程度の弁逆流を認める。
B:心臓カテーテル・造影所見
1. 総動脈幹から上行大動脈及び肺動脈にカテーテルの挿入が可能である。
2. 肺高血圧※を呈する。
3. 両心室いずれの造影においても総動脈幹を介して、大動脈と左右の肺動脈が造影される。総動脈幹造影により弁逆流を認める。
※肺高血圧の定義:平均肺動脈血圧が25mmHg以上
C:multi-slice CT(MSCT)又はMRI検査
1. 総動脈幹は大きな心室中隔欠損の上で、両心室に騎乗する。
2. 肺動脈は総動脈幹から主肺動脈又は左右肺動脈が別々に分枝する。
<診断のカテゴリー>
Definite:A又はBのいずれかにおいて、1~3の全てを満たす場合、又はCの1、2を満たす場合、総動脈幹遺残症と診断する。
<重症度分類>
NYHA心機能分類II度以上を対象とする。
NYHA分類
|
I度 |
心疾患はあるが身体活動に制限はない。 |
|
II度 |
軽度から中等度の身体活動の制限がある。安静時又は軽労作時には無症状。 |
|
III度 |
高度の身体活動の制限がある。安静時には無症状。 |
|
IV度 |
心疾患のためいかなる身体活動も制限される。 |
NYHA:New York Heart Association
NYHA分類については、以下の指標を参考に判断することとする。
|
NYHA分類 |
身体活動能力 |
最大酸素摂取量 |
|
I |
6METs以上 |
基準値の80%以上 |
|
II |
3.5~5.9 METs |
基準値の60~80% |
|
III |
2~3.4 METs |
基準値の40~60% |
|
IV |
1~1.9 METs以下 |
施行不能あるいは |
※NYHA分類に厳密に対応するSASはないが、
「室内歩行2METs、通常歩行3.5METs、ラジオ体操・ストレッチ体操4METs、速歩5~6METs、階段6~7METs」をおおよその目安として分類した。
※診断基準及び重症度分類の適応における留意事項
1.病名診断に用いる臨床症状、検査所見等に関して、診断基準上に特段の規定がない場合には、いずれの時期のものを用いても差し支えない(ただし、当該疾病の経過を示す臨床症状等であって、確認可能なものに限る。)。
2.治療開始後における重症度分類については、適切な医学的管理の下で治療が行われている状態であって、直近6か月間で最も悪い状態を医師が判断することとする。
3.なお、症状の程度が上記の重症度分類等で一定以上に該当しない者であるが、高額な医療を継続することが必要なものについては、医療費助成の対象とする。
- 小児・成育循環器学(改訂第2版). 日本小児循環器学会編集. 診断と治療社, 2024.
- 先天性心疾患並びに小児期心疾患の診断検査と薬物療法ガイドライン(2018年改訂版)日本循環器学会.
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/02/JCS2018_Yasukochi.pdf - 成人先天性心疾患診療ガイドライン(2025年改訂版)日本循環器学会.
https://www.j-circ.or.jp/cms/wp-content/uploads/2025/03/JCS2025_Yamagishi.pdf - 先天性心疾患術後遠隔期の管理・侵襲的治療に関するガイドライン(2022年改訂版)日本循環器学会.
https://www.j-circ.or.jp/cms/wp-content/uploads/2022/03/JCS2022_Ohuchi_Kawada.pdf
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
治験・臨床研究情報検索サイト一覧
| 研究班名 | 先天性心疾患を主体とする小児期発症の心血管難治性疾患の救命率の向上、円滑な移行医療、成人期以降の予後改善を目指した総合的研究班 研究班名簿 |
|---|---|
| 情報更新日 | 令和7年12月(名簿更新:令和7年6月) |