若年性特発性関節炎(指定難病107)
○ 概要
1.概要
16歳未満に発症した、原因不明の6週間以上持続する慢性の関節炎である。自己免疫現象を基盤とし、進行性・破壊性の関節炎を認め、ぶどう膜炎(虹彩炎)、皮疹、肝脾腫、漿膜炎、発熱、リンパ節腫脹などさまざまな関節外症状を伴う。全身症状の強い全身型と、全身症状のない関節型がある。
2.原因
原因は不明であるが、個体側の要因(HLA等)と環境因子の双方が関与し、自己免疫現象を惹起すると考えられる。特に全身型ではIL-1・IL-18・IL-6など炎症性サイトカインの産生増加が病態の中心と考えられ、過剰形成されたIL-6/IL6 receptor(R)複合体が標的細胞表面のgp130に結合し、種々の生体反応を惹起する。関節局所では炎症細胞の浸潤と炎症性サイトカインの増加が見られ、滑膜増生や関節軟骨や骨組織の破壊を認める。また、機序は不明であるがぶどう膜炎を合併する例が約5~10%あり、抗核抗体(ANA)陽性例に認めやすいことから、眼内局所における自己免疫応答の関与が示唆されている。
3.症状
全身型では発症時に強い全身性炎症所見を伴い、数週以上にわたり高熱が持続し、紅斑性皮疹、全身のリンパ節腫脹、肝脾腫、漿膜炎(心膜炎、胸膜炎)などを認める。
関節型では関節痛、関節腫脹、関節可動域制限、朝のこわばりなど関節症状が主体であるが、時に発熱など全身症状を伴う。進行すると関節強直や関節脱臼/亜脱臼などの関節変形を伴い、関節機能障害を残す。長期の炎症は栄養障害や低身長の原因となる。ぶどう膜炎は半数が無症状だが、有症者では視力低下、眼球結膜充血、羞明、霧視を訴える。関節炎の活動性とは無関係に発症し、ぶどう膜炎が先行する例もある。成人期に至った患者の半数に関節変形や成長障害(下肢長差や小顎症)が見られ、日常動作困難や変形性関節症・咬合不全など二次障害の原因となる。関節機能障害も約半数にみられ、約3%は車イス・寝たきり状態となる。ぶどう膜炎発症者では、約10年で60%に虹彩後癒着、緑内障、白内障、帯状角膜変性症などの眼合併症を発症する。また、第二次性徴遅延や卵巣成熟不全も一般発症率より高率とされる。
4.治療法
関節痛に対して非ステロイド抗炎症薬(NSAIDs)や少量ステロイドの短期併用が用いられる。全身型では副腎皮質ステロイドへの依存性が極めて高く、メチルプレドニゾロンパルス療法など高用量ステロイド治療や血漿交換が用いられる。関節炎治療の中心は免疫抑制薬(第一選択:メトトレキサート)による寛解導入であるが、半数は難治性で関節破壊の進行がある。ステロイド抵抗性・頻回再発型の全身型患者では、保険適用のトシリズマブ(抗IL-6受容体モノクローナル抗体)が用いられる。トシリズマブで効果不十分・不耐の患者では同じく保険適用のカナキヌマブ(抗IL-1モノクローナル抗体)を用いる事が出来る。関節型の難治例に対しては、その他の免疫抑制薬(タクロリムス、サラゾスルファピリジン、イグラチモドなど)の併用や、生物学的製剤(エタネルセプト、アダリムマブ、トシリズマブ、アバタセプトなど)の併用を行う。欧米ではヤヌスキナーゼ阻害薬であるトファシチニブが承認されている。関節破壊が進行した例では関節形成術や人工関節術が考慮される。ぶどう膜炎に対しては、ステロイド点眼を中心とした局所治療が第一選択となる。局所治療に抵抗性/再発性の例では、ステロイドの全身投与や免疫抑制薬(メトトレキサートなど)、生物学的製剤(アダリムマブ、インフリキシマブなど)が必要となる。
両型とも成人期に至った患者の半数で免疫抑制薬と生物学的製剤の併用が必要で、複数薬剤による疾患コントロールが必要である。成人患者においては他の生物学的製剤(インフリキシマブ、ゴリムマブ、セルトリツマブペゴル)の有用性も報告されている。妊娠・授乳を希望する症例では、胎児・乳汁に影響の少ない治療薬への変更を検討する。
5.予後
全身型の約10%は活動期にマクロファージ活性化症候群への移行が認められ、適切な治療がなされなければ播種性血管内凝固症候群・多臓器不全が進行して死に至る。
関節型の16%は活動性関節炎が残存し、日常生活・社会活動・就労は制限される。また慢性疼痛が残存するため、心理社会面への影響も大きい。関節破壊による関節機能障害、関節可動域低下が進行すると関節手術が必要で(罹患45年で約75%)ある。ぶどう膜炎は治療中でも半数に活動性を認め、難治例では失明の危険性を伴う。ぶどう膜炎患者の半数が10年以内に眼科手術を受けており、眼内レンズ挿入術が最多である。手術症例では、耐用年数の問題から20~30年後に人工関節・人工レンズの再置換手術が必要となる。治療を減量・中止すれば容易に再燃するため、長期的な治療および重症度に応じた生活制限を要する。死亡率は0.3~1%とされており、マクロファージ活性化症候群、アミロイドーシス、感染症によるものが報告されている。
○ 要件の判定に必要な事項
1. 患者数(令和元年度医療受給者証保持者数)
617人
2. 発病の機構
不明(個人の疾患感受性、自己免疫異常、自然免疫系の異常などの関与が示唆されている。)
3. 効果的な治療方法
未確立(抗炎症作用や免疫調整機能をもつ薬剤が使用されるが、いずれも対症療法である。)
4. 長期の療養
必要(関節炎病態は進行性・破壊性で、ぶどう膜炎も寛解せず、継続治療が必要であるため。)
5. 診断基準
あり(Edmonton改訂ILAR分類基準2001、日本リウマチ学会承認の診断基準)
6. 重症度分類
研究班による重症度分類を用いて、いずれかに該当する場合を対象とする。
○ 情報提供元
難治性疾患政策研究事業 「自己免疫疾患に関する調査研究」
研究代表者 東京医科歯科大学大学院医歯学総合研究科 生涯免疫難病学講座 教授 森 雅亮
分担研究者 大阪医科薬科大学医学部小児科 非常勤講師 岡本奈美
日本小児科学会、日本小児リウマチ学会
当該疾病担当者 大阪医科薬科大学医学部小児科 非常勤講師 岡本奈美
東京医科歯科大学 大学院医歯学総合研究科小児地域成育医療学講座 寄付講座講師 清水正樹
1)全身型若年性特発性関節炎
<診断基準>
Definiteを対象とする。
A.症状
1.16歳の誕生日以前に発症した6週間以上持続する慢性の関節炎で、2週間以上続く弛張熱を伴う。
2.次の項目の1つ以上の症候を伴う。
a 典型的な紅斑
b 全身のリンパ節腫張
c 肝腫大又は脾腫大
d 漿膜炎
3.本人および家族に乾癬を認めない。
<診断のカテゴリー>
Definite:A1~3のすべてを満たすもの
<参考所見>
A.症候と検査所見
・ 弛張熱、リウマトイド疹、関節炎を主徴とする全身型若年性特発性関節炎は、しばしば胸膜炎、心膜炎、肝脾腫を伴う。
・ 末梢血液検査の変化として白血球数の著増を認めるが、好中球が全分画の80~90%以上を占め左方移動は認めず、血小板増多、貧血の進行などが特徴である。
・ 赤沈値もCRPも高値である。血清アミロイドAも高値となる。また炎症が数か月以上にわたり慢性化すると、血清IgGも増加する。
・ フェリチン値が増加する例も多い(著増例では、マクロファージ活性化症候群への移行に注意)。
・ IL-6/IL6Rが病態形成に重要であることが判明している。
B.診断の手順
1.本病型は、発病初期には診断に難渋する。とくに関節炎や典型的皮疹を欠く例では、様々な鑑別診断が行われる必要がある。血液検査でも特異的な検査項目はない。家族歴、現病歴の聴取を詳しく行う必要がある。
2.弛張熱、発熱と共に生じるリウマトイド疹、関節炎の存在を明らかにすることが前提条件である。また、関節炎症の詳細な臨床的把握(四肢・顎関節計70関節+頚椎関節の診察)が不可欠である。ついで鑑別診断を行う。
3.血液検査による炎症所見の評価(赤沈値、CRP)を行う。また、マクロファージ活性化症候群への移行に、注意深い観察と検査値の変化への対応が重要になる。
C.鑑別診断
・ 感染症:急性感染症、菌血症・敗血症、伝染性単核球症、伝染性紅班
・ 感染症に対するアレルギー性反応:ウイルス性血球貪食症候群
・ 炎症性腸疾患:クローン病、潰瘍性大腸炎
・ 他のリウマチ性疾患:血管炎症候群(特に大動脈炎症候群、結節性多発動脈炎)、全身性エリテマトーデス、若年性皮膚筋炎
・ 腫瘍性病変・悪性腫瘍:白血病、筋線維芽腫症
・ 自己炎症性症候群:新生児発症多臓器炎症性疾患(NOMID症候群)または慢性炎症性神経皮膚関節症候群(CINCA症候群)、高IgD症候群、家族性地中海熱、TNF受容体関連周期性発熱症候群(TRAPS)、キャッスルマン病
<重症度分類>
重症例を対象とする。
重症例の定義:以下のいずれかに該当する症例を重症例と定義する。
○ステロイドの減量・中止が困難で、免疫抑制薬や生物学的製剤の使用が必要
○マクロファージ活性化症候群を繰り返す
○難治性・進行性の関節炎を合併する
2)関節型若年性特発性関節炎
<診断基準>
Definite、Probableを対象とする。
A.症状
1.16歳の誕生日以前に発症した6週間以上持続する慢性の関節炎
2. a 発症6か月以内の炎症関節が1~4か所に限局し、全経過を通して4か所以下の関節炎
b 発症6か月以内の炎症関節が1~4か所に限局し、発症6か月以降に5か所以上に関節炎がみられる
c 発症6か月以内の炎症関節が5か所以上に及ぶ関節炎
B.検査所見
1.リウマトイド因子陰性
2.3か月以上の期間をおいて少なくとも2回以上リウマトイド因子陽性
3.少なくとも一つ以上の画像所見で関節炎を反映した所見または関節破壊像を認める。
C.鑑別診断
関節リウマチ、乾癬性関節炎、付着部炎関連関節炎、他のリウマチ性疾患、血管炎症候群、感染症、炎症性腸疾患、悪性疾患、キャッスルマン病、自己炎症性疾患
<診断のカテゴリー>
Definite:下記のいずれかに相当するもの
持続型少関節炎:A1およびA2aならびにB1.およびB3を満たし、Cの鑑別すべき疾患を除外したもの
進展型少関節炎:A1およびA2bならびにB1.およびB3を満たし、Cの鑑別すべき疾患を除外したもの
リウマトイド因子陰性多関節炎:A1およびA2cならびにB1およびB3.を満たし、Cの鑑別すべき疾患を
除外したもの
リウマトイド因子陽性多関節炎:A1およびA2cならびにB2.およびB3.を満たし、Cの鑑別すべき疾患を
除外したもの
Probable:それぞれのDefinite の基準において、B3を満たさないもの
<参考所見>
A. 症状
関節症状:関節痛、関節腫脹、熱感、可動域制限、朝のこわばり、亜脱臼/脱臼、関節強直
関節外症状:発熱、皮疹、肝脾腫、全身リンパ節腫脹、漿膜炎、倦怠感、ぶどう膜炎、リウマトイド結節
長期罹患による二次障害:変形性関節症、慢性疼痛症、成長障害、下肢長左右差、小顎症、骨粗鬆症、
アミロイドーシス、緑内障、白内障
B. 検査所見
|
血液検査: |
炎症所見(白血球増多、CRP上昇、血液沈降速度亢進、補体価上昇など)、自己抗体(リウマトイド因子・抗核抗体陽性)、関節炎所見(マトリックスメタロプロテイナーゼ-3増加)を認めるが、これらを認めない症例もある。HLA-B27陰性を満たすことが望ましい。 |
|
画像検査: |
単純エックス線・CT検査・MRI・関節超音波検査などを行う。関節炎を反映した画像所見には、滑液貯留・滑膜肥厚・骨髄浮腫・血流増加などがあり、関節破壊像とは関節裂隙狭小化、関節強直、関節亜脱臼/脱臼、骨びらんなどをいう。 |
<重症度分類>
寛解基準を満たさず、下記のいずれかを満たすものを対象とする。
1. 若年性関節炎の活動性評価指数を用いて中等度以上の疾患活動性(Juvenile Arthritis Disease Activity Score-27 2.1以上)を認めるもの
2. modified Rankin Scale(mRS)の評価スケールで3以上
〇寛解基準
治療中に以下のすべての状態が直近の6か月以上連続するものを寛解とする。
1. 活動性関節炎がない
2. 活動性ぶどう膜炎がない、
3. 赤沈値正常* またはCRP<0.3mg/dl
*正常値: 50歳未満 男性≦15mm/h 女性≦20mm/h
50歳以上 男性≦20mm/h 女性≦30mm/h
4. 朝のこわばりが15分以下
<参考所見>
活動性評価指数および機能障害評価指数
〇Juvenile Arthritis Disease Activity Score (JADAS)-27:以下の1~4項目の数値の総和で評価する(0~57)
1. 評価者による全般評価 (VAS) (0-10cm)
2. 患者による全般評価(VAS) (0-10cm)
3. 活動性関節炎* 数 (0-27)
*腫脹のある関節。腫脹がない場合は痛みによる可動域制限がある関節(下図参照)
4. 標準化赤沈値** (0-10)
**(赤沈1時間値(mm) – 20)÷10で算出 (20 mm/h未満は0、120 mm/h以上は10)
JADAS-27の関節図:■の27関節中、活動性関節炎数をカウントする。
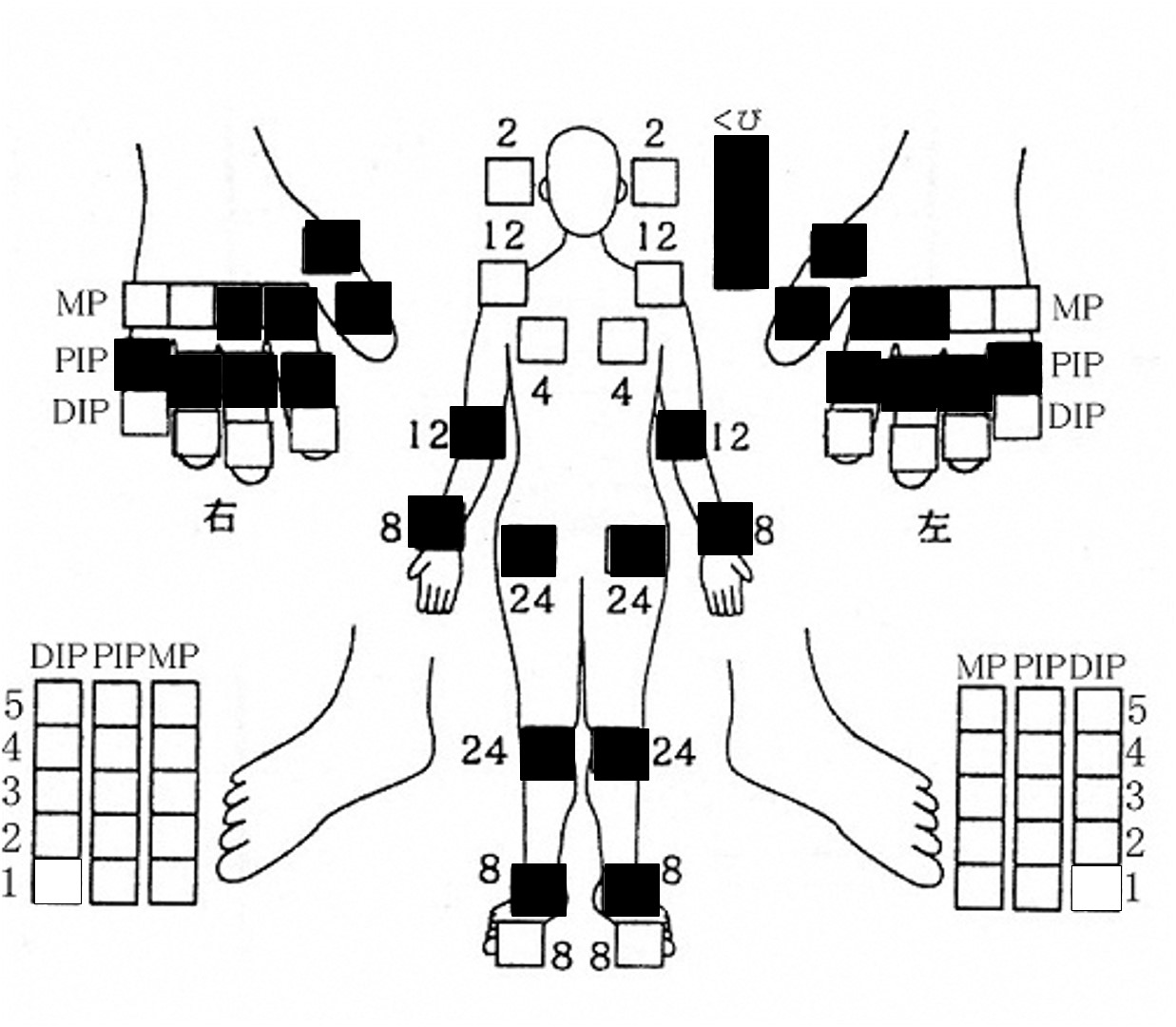
国際小児リウマチ専門委員会による国際基準に従い、1.1~2.0を低疾患活動性、2.1~4.2を中疾患活動性、4.2以上を高疾患活動性とする。
〇機能障害評価指数
|
日本版modified Rankin Scale(mRS) 判定基準書 |
||
|
modified Rankin Scale |
参考にすべき点 |
|
|
0 |
全く症候がない |
自覚症状および他覚徴候が共にない状態である |
|
1 |
症候はあっても明らかな障害はない: |
自覚症状および他覚徴候はあるが、発症以前から行っていた仕事や活動に制限はない状態である |
|
2 |
軽度の障害: |
発症以前から行っていた仕事や活動に制限はあるが、日常生活は自立している状態である |
|
3 |
中等度の障害: |
買い物や公共交通機関を利用した外出などには介助を必要とするが、通常歩行、食事、身だしなみの維持、トイレなどには介助を必要としない状態である |
|
4 |
中等度から重度の障害: |
通常歩行、食事、身だしなみの維持、トイレなどには介助を必要とするが、持続的な介護は必要としない状態である |
|
5 |
重度の障害: |
常に誰かの介助を必要とする状態である。 |
|
6 |
死亡 |
|
※診断基準及び重症度分類の適応における留意事項
1.病名診断に用いる臨床症状、検査所見等に関して、診断基準上に特段の規定がない場合には、いずれの時期のものを用いても差し支えない(ただし、当該疾病の経過を示す臨床症状等であって、確認可能なものに限る)。
2.治療開始後における重症度分類については、適切な医学的管理の下で治療が行われている状態であって、直近6ヵ月間で最も悪い状態を医師が判断することとする。
3.なお、症状の程度が上記の重症度分類等で一定以上に該当しない者であるが、高額な医療を継続することが必要な者については、医療費助成の対象とする。
- 日本リウマチ学会
若年性特発性関節炎患者支援の手引き【第1部】
https://www.ryumachi-jp.com/medical-staff/jia-guide/
若年性特発性関節炎患者支援の手引き【第2部】
https://www.ryumachi-jp.com/general/jia-guide/ - PRINTO
https://www.printo.it/
治験を実施している指定難病を調べることができます。キーワード検索欄に指定難病名を入力し、検索してください。
(公財)難病医学研究財団
- 1 歳以上18 歳未満の活動性全身型若年性特発性関節炎患者を対象に,トシリズマブを参照群としてウパダシチニブの有効性,安全性及び薬物動態を評価する多施設共同,無作為化,非盲検試験
治験・臨床研究情報検索サイト一覧
| 研究班名 | 自己免疫疾患に関する調査研究班 研究班名簿 |
|---|---|
| 情報更新日 | 令和6年11月(名簿更新:令和8年6月) |